
平成29年6月24日に開催されました第31回理事会、ならびに第16回総会で会長の任を仰せつかりました。早いもので京都糖尿病医会が平成13年に設立されすでに16年あまりが過ぎました。設立の立役者であり初代会長に就かれた土井邦紘先生から「糖尿病医会というのを作ることになったからちょっと顔を出すように」との連絡を頂戴し、当時まだ勤務医で医師会や専門医会というものの活動内容や意義をよく知らないまま準備会合の末席に座らせて頂いたのが昨日のようです。 糖尿病医会が立ち上がった後、初代の土井会長、2代目の和田会長のリーダーシップの下で、順調に発展してきたのは会員の先生方皆様がご存じのとおりです。その間、私自身も多少なりとも会の運営のお手伝いはしてきましたが、パワフルな先輩方のあとについていけばそれでよかったので気楽なものでした。ところが、和田先生から会長を勇退したいとのご意向をお聞きしてからは「気楽さ」が吹っ飛び、後任として会長職をお預かりするに至っては大きなプレッシャーを感じているのが正直なところです。世間では昔から「三代目が頼りないと会社がつぶれる」と言われますが、そうならないよう微力ながらも精進したいと思っております。もちろん私個人の力などたかが知れていますので、会員の先生方のお力添えなくしては会の運営も発展も立ち行きません。何卒これまで以上のご協力、ご高配を賜りますよう、お願い申し上げます。
さて、これまで京都糖尿病医会は「営利企業の宣伝に染まらない学術活動」と「京都の糖尿病診療への貢献」を中心に据えて活動してきました。近年製薬企業の姿勢や社会情勢の変化によって、地区医師会等が主催する研究会に対して企業の共催を得にくくなってきていますが、糖尿病医会が発足当初から企業の共催を頼らずに学術講演会を続けてきたことは、まさしく先見の明があったと言えましょう。この方針を貫いてこられた先輩方に敬意を表し、これを引き継ぎつつ時代の変化に合わせて発展させていくことが我々の任務だと考えております。
また、日本糖尿病対策推進会議から「糖尿病性腎症重症化予防重症化予防プログラム」が発表され、京都でも事業が動き始めました。このプログラムではかかりつけ医や地区医師会と行政、糖尿病専門医、腎臓病専門医、歯科医、コメディカルまで巻き込んで幅広い地域連携、多職種連携が今まで以上に重要となってきます。その中で糖尿病医会にもより一層の地域医療への貢献が求められることと予想されます。
これらの活動すべてにおいて、多くの会員の先生方に知恵を出して頂き、ご尽力頂くことが欠かせません。皆様のご協力をあらためてお願い申し上げて、会長就任のご挨拶とさせて頂きます。
平成23年6月に開催されました第19回京都糖尿病医会理事会におきまして会長に推挙され、そして、早くも2期6年が経過しました。私自身、齢70を迎えることとなり、任期中に大した実績を残すことも出来ませんでしたが、若い世代に後を託すこととさせて頂きました。
会長就任に当たり「私は、学識や経験に乏しく、強いリーダーシップも持ち合わせておりませんので、皆様の協力無くしては会長職を全うできません。何卒ご協力をよろしくお願い致します。」と申しましたが、本当に多くの先生方に、多くの時間を割いてご協力を賜りました。大過なく任期を務められましたのは、先生方のお力添えの賜物と感謝いたしております。
我々京都糖尿病医会は、正確な情報を発信することを第一に考え、製薬企業に依存しない、独自の講演会を企画して参りました。平成26年11月3日の読売新聞全国版に「医師講演会 年16万回。最新情報現場に提供。薬の宣伝合戦指摘も」との見出しで、製薬企業主導の研究会の現状が掲載されました。その中で、京都糖尿病医会を「同医会では学術講演会や地域単位の学習会など、手弁当の医師向け勉強会を年に4回開く。薬の利点だけでなく、危険性を知ることが大切。との考えで、テーマや講師は会員の話し合いで決める。企業と共催する場合もテーマや講師は自分たちで選ぶ。」と我々の基本的考え方と活動内容を紹介してくれました。お陰様で京都糖尿病医会が関与する講演会は常に好評を博し、我々の考え方が多くの先生方に認知されてきたと自負しております。
これまで製薬企業との共催講演会を、共催定義に従って数多く開催して来ましたが、最近では企業講演会は自社製品に関する内容を含まなければ開催できなくなり、我々の考えとは乖離して来ております。そのため共催講演会は減少しておりますが、企業としても我々の協力なくして講演会は開催できず、必ず相談に来られます。その折には、可能ならば講演会企画を一元化するために、鍵本伸二新会長にご連絡をいただき、講演会日時、演者、内容などに重複、偏重などが起きないように、皆様のご協力をお願い申し上げます。
ところで、他府県の先生方からしばしば「京都大学と府立医大は仲が良いですね」という話をお聞きします。私の知る限りでは清野 裕教授、中村直登教授の時代から両大学が協力し合って京都の糖尿病界発展に努力して来られ、現在は稲垣暢也教授、福井道明教授に受け継がれ、そこに京都糖尿病医会も加わって、多くのイベントが開催されています。これらが、外部の方々には「仲が良い」と見えるのでしょうか。今後も大学、地域基幹病院、実地医家が協力し合って、京都の糖尿病医療発展に向けて努力し、京都糖尿病医会がその一翼を担い、発展に寄与できることを期待・祈念しております。
最後に改めましてもう一度、皆様方のご協力に感謝申し上げます。ありがとうございました。

総合司会
熱田クリニック
熱田 晴彦 先生

司会
京都第二赤十字病院
長谷川 剛二 先生

司会
かぎもとクリニック
鍵本 伸二 先生

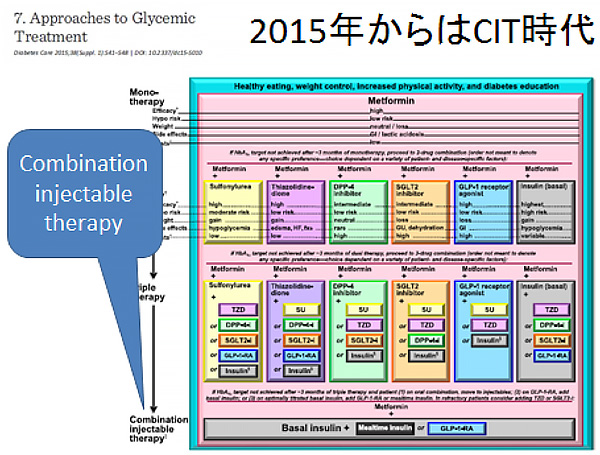
2015年のADA,EASD(米国、欧州糖尿病学会)の2型糖尿病治療コンセンサスでは、スライド1のように、最終段階は、インスリンとGLP-1受容体作動薬とのCIT Combination Injectable Therapyと定義づけられています。インスリン療法の次は2015年からはCITの時代と言えるかと思います。
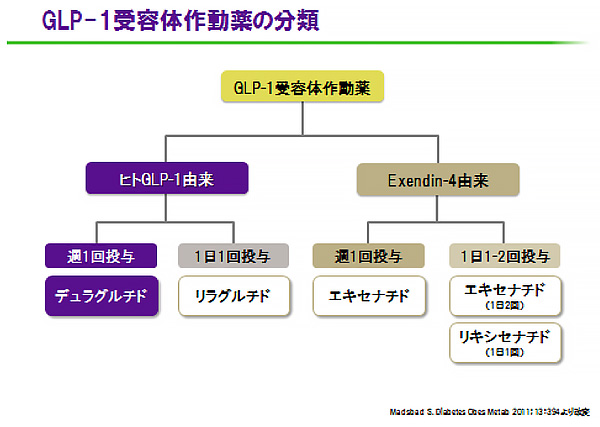
GLP-1受容体作動薬には、スライド2のように、現在作用時間によって、週1回製剤のトルリシティ、ビデュリオンと1日1回製剤のビクトーザ、リキスミア、1日2回製剤のバイエッタに分かれます。
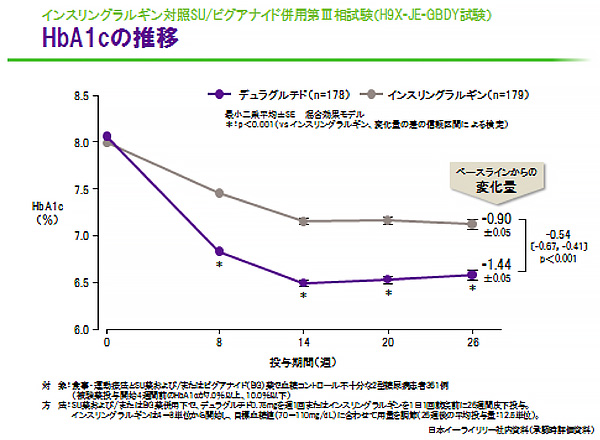
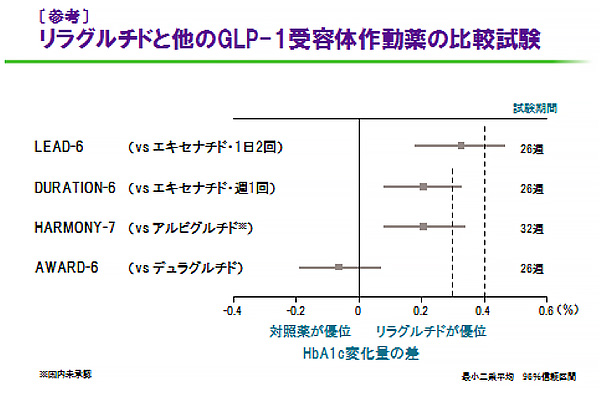
どうしても週1回投与製剤は、「効力が弱い」という先入観がありますが、治験の結果では、スライド3のように、インスリングラルギンよりも血糖改善効果のいい結果が出ています。また、スライド4のようにトルリシティだけが、ビクトーザと同等の効果であったというメタ解析の結果も出ています。このように必ずしも効力の長いものが弱い、わけではないようです。
具体的に、当院での症例を数例、ご紹介させていただきます。
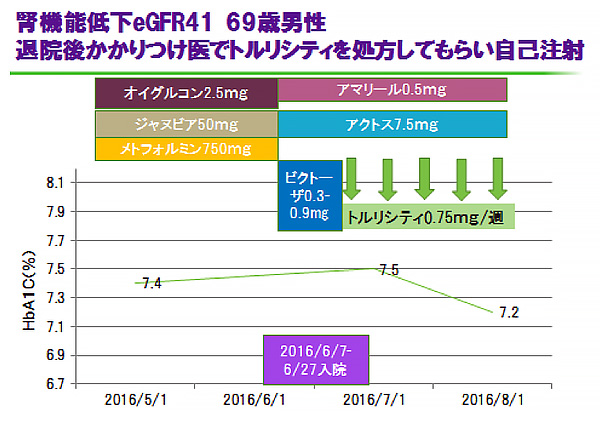
スライド5は、69歳男性で認知機能が低下した腎機能低下症例でした。入院中、ビクトーザを0.3mgから増量し、副作用をチェックしながら0.9mgまで増量し、退院後はトルリシティをかかりつけ医で毎週注射していただきました。当院の事情として、トルリシティを院内採用していないため入院中はビクトーザで忍容性をチェックし外来で切り替えています。
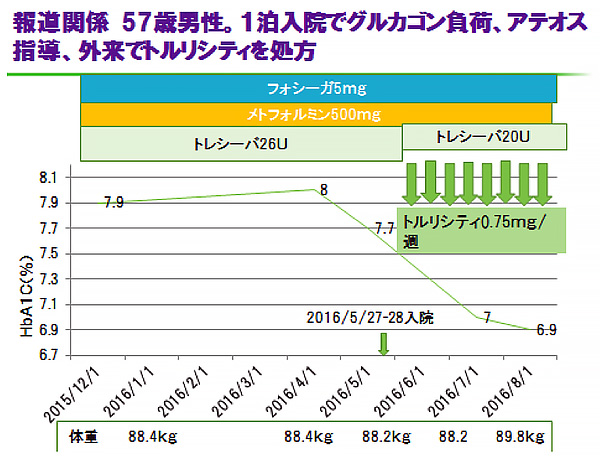
スライド6は報道関係の仕事の多忙な57歳男性ですが、インスリンだけでは肥満になるため、トルリシティを併用したところ血糖改善しています。ひょっとすると、今までは、インスリンも毎日きっちり打てていなかったかもしれません。多忙なビジネスマンにもいいようです。
スライド7は82歳男性で認知機能低下症例です。入院でビクトーザを試してみて、忍容性をみてから外来でかかりつけ医にトルリシティを毎週注射をお願いしました。内因性御スリン分泌もある程度あると効果が期待できます。
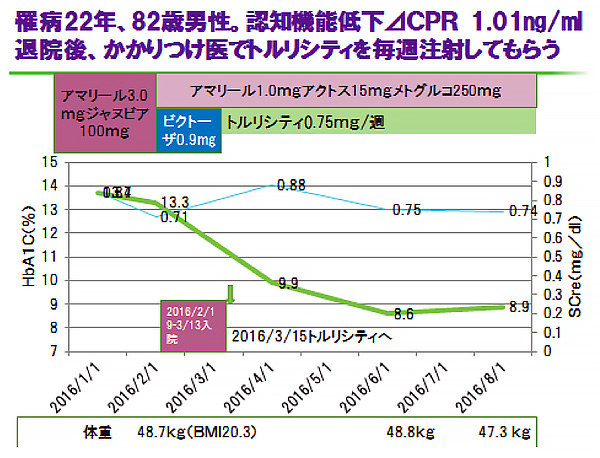
副作用は17例中、1例が下痢、1例が食思不振で中止しました。入院中、ビクトーザで忍容性を確認しているため、副作用は少なかったものと考えています。 以上より当院での経験から、トルリシティの適した症例としてスライド8に私見をまとめさせていただきました。当院ではどうしても高齢者で自己注射できないようなかたで、かかりつけ医にうっていただくケースが増えています。今までできなかった方法であり、これからの高齢者糖尿病治療の救いになるものと期待しています。


従来、診断や治療法の決定に当たっては、臨床経験が重きをなしていた。しかし、1992年ガイアットらによって、臨床研究に基づく証拠(Evidence)を吟味にして診断や治療法を決定していくことが提唱され、これをEvidence based medicine(科学的根拠に基づく医療)と名付けた。
糖尿病治療の領域においては、翌年1993年にDCCT、1995年にKumamoto study、1998年にUKPDSの結果が発表され、HbA1cを指標として、血糖コントロールの程度と将来の合併症発症リスクが相関すること、それを予防するためにはHbA1cを7%以下にする必要があることが確認された。つまり、客観性と普遍性、法則性を備えたデータが得られたわけで、糖尿病治療は科学になった。医療者はこの論理を用いて患者さんに自己管理の必要性を説明できるようになった。
一方、患者さんはこの論理だけで療養(治療)に取り組めるようになったかというとそうではなく、療養(治療)によってもたらされる日常生活の制限や重症低血糖の不安、治療への不満などが療養(治療)への取り組みを阻害することがわかった。すなわち、治療のQOL(生活の質)へのネガティブな影響はその実行度を低下させる可能性がある。
筆者らは糖尿病治療特異的なQOL質問紙を作成し、治療とQOLと実行度の関係を検討してきた。用いた質問紙は、ITR-QOL(Insulin Therapy-related QOL)質問紙およびDTR-QOL(Diabetes Therapy-related QOL)質問紙である。
ITR-QOLを用いた研究で、インスリン治療においては、QOLが高くなる治療法は実行度(アドヒアランス)が高くなり、実行度が高まればHbA1cが低下すること、またHbA1cの低下はQOLを高めることが証明された。DTR-QOLを用いた研究で、QOLと実行度の関係が食事療法、運動療法、および薬物治療のすべてで成立することが証明された。
これらの事実から、糖尿病治療の実行度を高めるためには、患者のQOLが高くなるような(改善できるような)治療法を個別的に決定することが重要であると結論できる。
さて、現在主要な治療薬となったDPP-4阻害薬で見るとどうだろうか。従来、糖尿病治療薬の効果比較にはHbA1cが用いられてきた。DPP-4阻害薬もHbA1cを1%程度下げる効果があるが、それは従来のSU薬やメトホルミンに比べて圧倒的というわけではない。しかし、OHA-Q質問紙を用いた試験で、この薬は他の経口薬に比較して、患者の治療満足度が高いことが証明された。このことがこの薬を主要な治療薬にした大きな理由ではないかと考えられる。また、GLP1受容体作動薬もインスリンに比較して治療満足度が高いことが証明されている。
最近、DPP-4阻害薬およびGLP1受容体作動薬に一週間製剤が登場した。これらは、一日一回製剤に比べて、患者生活への干渉度が低く、QOLや治療満足度をさらに高める可能性がある。それは長期的にみれば治療アドヒアランス(実行度)を高めることが考えられる。実際にそのような臨床報告も増えている。
情報が提供されなければ患者は選択できない。患者中心の医療とはそれを推進することである。同時に一週間製剤が真に患者QOLを高めるかどうかを検討していきたい。

総合司会
またクリニック
真多 浩子 先生

司会
京都第二赤十字病院
長谷川 剛二 先生

司会
京都市立病院
村岡 淳二 先生

1950年副腎皮質ホルモンが発見されて以来、多くの臨床の場で使用されるに至り、今日では欠かせない治療法となっている。しかし、この物質の本来の作用は、臨床の場で期待される消炎作用だけではなく、多岐にわたっている。近年増加している糖尿病患者に使用する場合には、インスリン抵抗性の増大による血糖値の悪化が問題となる。
| ステロイド糖代謝系副作用 |
|---|
| ・インスリン抵抗性増加 |
| 肝糖新生の亢進 |
| 肝グリコーゲン合成(肝糖放出の抑制) |
| 筋肉・脂肪組織の糖利用抑制 |
| ・インスリン分泌抑制 |
血糖値を悪化させないためには、前もって耐糖能の程度を簡便に知ることが肝要である。具体的に最も簡単な方法は食後血糖値を測定することである。耐糖能正常者では140㎎/dl。

血糖値に影響を与える薬剤情報として,「クエチアピン投与中の血糖上昇による糖尿病性ケトアシドーシス及び糖尿病性昏睡」や「ガチフロキサシン投与による低血糖および高血糖」等の緊急安全性情報,また日本糖尿病学会からの「免疫チェックポイント阻害薬のRecommendation」は記憶に新しい。今回,糖尿病薬や相互作用により糖尿病薬の作用を変化させる薬剤等は除外して概説したい。
キノロン系薬剤も抗不整脈薬と同様にSUR1受容体に結合し,ガチフロキサシン(既に販売無)によって誘発された低血糖や高血糖の解析では,リスク因子として糖尿病,加齢や腎機能障害が挙げられている。レボフロキサシンでも一定期間SU剤フリーで血糖コントロールが可能となった症例も報告されている。
カリニの治療・予防薬のペンタミジンは,β細胞破壊によるインスリン逸脱を引き起こし,初期の低血糖と後の高血糖を誘発し,インスリン依存例への移行も多い。
分子標的薬のmTOR阻害薬(免疫抑制,腎がん治療薬:IGF1⇒PI3K⇒mTOR/AKT経路阻害)であるエベロリムスやテムシロリムスはmTOR1・2/AKT阻害により,肝糖新生の亢進や筋蛋白異化亢進による筋肉量減少を引き金としたインスリン抵抗性増大,その他糖取込の低下,解糖の減少,グリコーゲン合成の減少だけでなくβ細胞増殖抑制やアポトーシス亢進によるインスリン分泌低下,またプロインスリン合成阻害によるインスリン分泌低下が引き起こされる。実際,エベロリムスにより悪性インスリノーマの低血糖改善と,更に高血糖を誘発後,インスリン依存の糖尿病が発症した例も報告されている。
また,VEGF受容体阻害薬のABLチロシンキナーゼ阻害薬(白血病・消化管腫瘍薬:PI3K/AKT⇒RASシグナル伝達低下)であるニロチニブ,イマチニブ,ダサチニブなどや,マルチキナーゼ阻害薬(消化管・内分泌腫瘍,腎がん)であるスニチニブリンゴ酸塩も同様に,GLUT4 のトランスロケーション抑制,PPARγ活性低下による脂肪細胞肥大化やTNF-α産生亢進によるインスリンシグナル抑制を介したインスリン抵抗性の惹起だけでなく,PI3K/AKT,RAS/Erkシグナル経路阻害としてβ細胞間のCa2+流入の同期障害によるインスリンエキソサイトーシス障害やインスリンによるグルカゴン分泌抑制の解除などによる血糖上昇を引き起こす。
ニボルアブ,ペムブロリズマブに対しては,『免疫チェックポイント阻害薬使用患者における1型糖尿病の発症に関するRecommendation』が学会から通知されており1型発症に留意する必要がある。
このように血糖値に影響を与える薬剤の作用因子(インスリン分泌/様作用/感受性,グリコーゲン分解/合成,糖新生抑制/亢進だけでなくグルカゴン分泌/様作用)を考慮しながら経過観察する必要がある。

2000年前後相次いで新世代型の非定型抗精神病薬が相次いで発売され、それまでの抗精神薬と比較して錐体外路症状が少ない画期的な新薬として、全国の精神科病院で一斉に使用が開始された。あたかも新世代の糖尿病薬のインクレチン関連薬やSGLT-2阻害剤が一斉に使用開始されたのと同じ状況が精神科業界で当時発生していた。発売当初、血糖上昇に関しては、
| リスパダール(Risperidone)1996~ | 注意喚起 |
|---|---|
| ジプレキサ(Olanzapine)2001 | 注意喚起 |
| セロクエル(Quetiapine)2001 | 注意喚起 |
| ルーラン(Perospirone)2001 | 注意喚起 |
という、使用添付文書の記載でだったが、発売半年で、非定型抗精神病薬の1種、Olanzapineの死亡例が2例報告された。
Olanzapine使用中の死亡例①
20歳代/男性/170cm / 90kg / BMI 31.1
基礎疾患:統合失調症
既往歴:高脂血症、肝障害
死因:糖尿病性昏睡にて投与45日目に心肺停止
48日目に脳浮腫にて死亡
Olanzapine投与中の死亡例②
30歳代/男性/ 170cm / 83kg / BMI 28.7
基礎疾患:統合失調症
既往歴:なし
死因:糖尿病性昏睡、全身痙攣発作
投与19日目に死亡
2例の生命を脅かす重大な有害事象が厚生労働省に報告されたため、緊急に使用添付文書が改定され、2002年以降2剤が使用禁忌、他剤の副作用情報は糖尿病患者に対しては、注意喚起から慎重投与、原則禁忌に変更された。
| リスパダール(Risperidone)1996承認 | 慎重投与 |
|---|---|
| ジプレキサ(Olanzapine)2001承認 | 2002禁忌 |
| セロクエル(Quetiapine)2001承認 | 2002禁忌 |
| ルーラン(Perospirone)2001承認 | 慎重投与 |
| エビリファイ(Aripiprazole)2006承認 | 慎重投与 |
| ロナセン(Blonanserin)2008承認 | |
| クロザリル(Clozapine)2009発売 | 原則禁忌 |
Olanzapine関連糖尿病発症の機序として、死亡例2例がいずれも清涼飲料水多飲が認められ、基礎疾患が精神病で病的肥満であったことから、厚生労働省への有害事象報告書には清涼飲料水の多飲を含めた食行動異常が原因と推定報告されていた。Olanzapine投与患者の高血糖昏睡の成因について、食行動異常ではなく、内因性インスリン分泌の低下が原因と考えられる症例を経験したので報告する。
症例:
M.I 54歳 女性
身長 156cm 体重56kg BMI 23.0
主訴 口渇、多飲
基礎疾患:躁鬱病、 既往歴:なし
経過:
52歳で躁鬱病にて初回入院。退院半年後、精神状態悪化でOlanzapine投与開始、経過中、Olanzapine投与21ヶ月後、PPG 391 mg/dl、HbA1c 11.6%にて内科入院となった。入院時検査データで24時間尿中CPR 14.8μg/dayでインスリン依存状態と判断し、即効型インスリン1日3回各食前投与のインスリンスケールを使用、TDDは最大32単位となった。以降、血糖改善傾向となり中間型1日2回投与に変更し、入院12日目に再度24時間尿中CPRを測定したところ85.5μg/dayに回復していた。血中CPRも2.2 ng/mlと測定可能であったため、グルメピリドに変更後退院の運びとなった。
抗精神薬に関しては入院時、Olanzapine投与を中止し、Perospironeへ変更。糖尿病治療に関しては、インスリン治療で糖毒性を解除後はインスリンから離脱でき、退院後も経口血糖降下剤で血糖コントロールは安定した。
考察:
Olanzapine投与中の糖尿病発症例は比較的短期間に劇的な経過を辿る場合があり、内因性インスリン分泌能低下が関与している可能性が示唆された。
Olanzapineだけでなく、抗精神病薬治療中の患者は一般に副作用のため多くの症例が口渇、多飲の状態にある。精神症状として不眠が有ることから多尿のための不眠と判別困難で、不眠の訴えのため抗精神薬を増量されてしまう事が多い。高血糖を精神科の問診だけで発見する事は極めて困難と考えられた。
糖尿病状態の精神病患者を診た場合、使用されている抗精神病薬が糖尿病使用禁忌で無いかを確認し、精神科医と連携して使用継続の有無を検討する必要があると考えられた。
2017年7月から会長が和田成雄先生から鍵本伸二先生に替わり新体制となりました。これまで鍵本先生がされていた事務局はこのたび原山が引き継いでおります。私自身は医師としての実力も実績も無く、人望も我ながらそれほどあるようには思えない事もあり、縁の下の力持ちのような事務局のお役が務まるか心配です。気が長く文句をあまり言わないのは少なくとも短所にはならないでしょうし、4月に開業したばかりでまだ時間の余裕があり(早く忙しいと言える様になりたいです)、時間の余裕があるが故に趣味のランニングで日々鍛えていて体力にはある程度自信がありますので、早く仕事を覚えて皆様のお役に立てる様頑張りますので宜しくお願いいたします。
さて、今年の6月の第33回京都糖尿病医会学術講演会の当番世話人を私が仰せつかっております。この1、2年で地域によっては具体的にプロジェクトが進み始めてきている糖尿病腎症重症化プログラムをテーマにプログラムを鋭意作成中です。6月23日(土)に例年通り京都府医師会館にて開催予定ですのでどうぞご参加下さい。
| <事務局> | 京都糖尿病医会事務局 〒606-8331 京都市左京区黒町30 クレール岡崎1階 原山内科クリニック内 |
|---|---|
| <ホームページ> | http://www.kyoto-dm.jp |
(文責 長谷川 剛二)