第10号 -平成19年3月26日発行-
■発行人:土井邦紘 ■編集人:和田成雄 ■題字:福井 厳 顧問
第10回京都糖尿病医会学術講演会
平成18年11月25日 ぱるるプラザ京都
第10回京都糖尿病医会学術講演会は「糖尿病と網膜症」をテーマに平成18年11月25日、ぱるるプラザ京都で開催された。はじめに話題提供として森本昌親先生、次いで特別講演として梅川常和先生と喜多美穂里先生の講演を拝聴した。
話題提供:「糖尿病網膜症診療と医師の注意義務」
ラクト健診センター 森本昌親先生

近年、医療訴訟の増加が顕著で、糖尿病網膜症関連の訴訟も増加しており、具体的な案件について解説された。医師に責任があると判断された事例から、病態を精確に把握して適切な判断をすること、充分な説明を行って納得を得ること、医学的に妥当な根拠に基づいた診療を行うこと、適切な時期に適切な処置を行うこと、転医・紹介などを含めて医学水準に応じた最も有効な医療を行うこと、治療法の選択が不適切あるいは最善でないと判断された場合は責任を問われる可能性があること、などを示された。これらは糖尿病網膜症の診療に限らず、すべての医療行為についても留意すべき事項として銘記しておきたい。
特別講演1:「糖尿病網膜症と血糖のコントロール」
京都市立病院糖尿病・代謝内科医長 梅川常和先生

糖尿病網膜症については従来から言われているように血糖のコントロールが重要であり、HbA1が6.5%未満では細小血管合併症の発症や進展が認められないというKumamoto Studyの結果を踏まえて、網膜症が進行しやすいのは罹病期間が長いとき、HbA1cの値が高いとき、網膜症が重症である場合で、急激な血糖コントロールによって一時的に網膜症が進展する可能性があることは否定できないので、進行した網膜症ではインスリン導入前に必要かつ可能な患者では光凝固を行うことが大切であることを述べられた。また、糖尿病網膜症が白内障手術後に増悪するという問題については、血糖コントロールが確立されるまで手術を留保するのが望ましく、短期強化インスリン療法における網膜症の悪化率が従来の治療法と差がないことから、インスリンと内服の併用療法を白内障術前に行うのがよいことを提示された。現在でも眼科的な主訴で糖尿病が発見される進行した網膜症例があとを絶たず、また入院して糖尿病治療を行った患者が退院後に食事療法ができない生活環境におかれて血糖コントロールが不良になる例があることを紹介され、糖尿病の治療現場にはまだまだ問題が山積していることがうかがわれた。
特別講演2:「糖尿病による失明を無くするために」
京都大学大学院医学研究科眼科学助教授 喜多美穂里先生

糖尿病網膜症は血管の透過性亢進と血管の閉塞という2つの病理から理解されること、眼底所見から単純網膜症、前増殖網膜症、増殖網膜症の3つに分類されることを、それぞれの特徴的な所見を提示して解説された。そして網膜症の治療には血糖のコントロールがもっとも重要であり、進行した網膜症ではレーザー治療で血管新生の予防や退縮をはかり、さらに進行した場合には硝子体手術が必要となるが、必ずしも視力を向上させることができるものではなく現状維持が最良のこともあることを述べられた。硝子体手術については従来の20Gから25G、23Gの経結膜小切開硝子体手術へ進歩してきている現状を、また眼内内視鏡手術の有用性についても実際の手術ビデオを示して解説された。さらに最近では糖尿病による失明は血管新生緑内障以外少なくなってきているものの、黄斑浮腫による視力障害が大きな問題となっており、これに対してもさまざまな治療法が行われていることを示された。レーザー光凝固、硝子体手術による意図的後部硝子体剥離や内境界膜剥離、トリアムシノロンの硝子体注入やテノン嚢下注射、炭酸脱水酵素阻害薬による治療など、また血管新生抑制に用いられている抗VEGF抗体注射の黄斑浮腫に対する有効性、さらにはエリスロポエチンの有効性や将来性についても言及された。
最後に、糖尿病患者を眼科へ紹介するときの自覚症状の目安は?という質問がよくあるが、増殖網膜症でも視力が1.0のこともあり、自覚症状はあてにならないことを強調された。糖尿病患者をみるすべての医師には、治療開始当初に眼科医の診察を受けるように患者に強く指導していただくよう、改めてお願いしたい。
文責 佐々本研二
シリーズ -21世紀の糖尿病診療-
― GLP-1による糖尿病治療 ―
京都大学 糖尿病・栄養内科 藤本新平

糖尿病の薬物治療は、近年めざましい進歩をとげているが、最近、消化管ホルモンを用いた新たなカテゴリーの治療が臨床応用されつつある。本稿では、GLP-1による糖尿病治療について概説したい。
第38回糖尿病学の進歩のシンポジウムにおいて発表されたJapan Diabetes Complication Study (JDCS)の中間報告によると、我国の2型糖尿病(DM)患者における心血管障害の合併頻度は虚血性心疾患が8.0/1000人年、脳血管障害が7.4/1000人年であり、非DMの約3倍にのぼる。21世紀における心血管疾患に対する治療法について述べたいと思う。
1. インクレチン
血中のグルコースは、膵β細胞で感知されインスリンを分泌する。しかし、膵β細胞のインスリン分泌は、血中グルコースのみで制御されるのではない。グルコースを経口あるいは経静脈から、血糖値が同程度に上昇するように投与すると、経口で投与した方が、はるかに高いインスリン分泌が得られる。この差を説明するためにインクレチンという概念が提唱された。インクレチンとは、消化管で産生され、食事摂取とともに分泌され、膵β細胞に作用しインスリン分泌を促進する因子である。インクレチンの条件を満たすホルモンとして、主として十二指腸に存在するK細胞からGIP(gastric inhibitory polypeptideまたはglucose-dependent insulinotropic polypeptide)と主として小腸下部のL細胞から分泌されるGLP-1(glucagon-like peptide 1)がある。
2. 2型糖尿病におけるインクレチン
それでは、2型糖尿病患者においてインクレチンの分泌と作用はどうなっているのであろうか? 報告によって若干のちがいはあるが、GLP-1の分泌は障害されているが、インスリン分泌促進作用は保たれおり、GIPの分泌に関しては正常もしくは軽度の障害があり、インスリン分泌促進作用はほぼ欠如している。このことは、GIPではなくGLP-1を糖尿病治療として用いる根拠となっている。糖尿病状態において、どうして両ホルモンにこのような違いが生じるのかについては今後の研究を要する。
3. インクレチンのインスリン分泌促進作用?スルホニル尿素(SU)薬との違い
膵β細胞において、インスリン分泌をそれ自体で惹起する物質はinitiator、惹起されたインスリン分泌をさらに増強する物質はpotentiatorと定義される。前者は、それ自体で膵β細胞膜を脱分極させ、電位依存性Ca2+チャネルを介する細胞内へのCa2+流入を介して、インスリン分泌を惹起する。後者は、ある程度の細胞内Ca2+濃度上昇が、前者によりもたらされた条件下で観察され、細胞内Ca2+上昇の有効性を高める作用である。
initiatorとして、もっとも生理学的に重要な物質はグルコースであるが、SU薬もinitiatorとして分類される。potentiatorとしては、グルカゴン、GIP、GLP-1があてはまる。膵β細胞におけるグルコースによるインスリン分泌は (1)細胞内へのグルコースの取り込みとグルコース代謝によるATP産生 (2)ATP感受性K+チャネル(KATPチャネル)の閉鎖による細胞膜K+透過性の減少と細胞膜の脱分極 (3)電位依存性Ca2+チャネルの活性化と細胞内へのCa2+流入 (4)細胞内Ca2+濃度の上昇を契機とする開口放出機構の作動によってきたされる(図1)。GLP-1、GIPは、膵β細胞膜上の各々の受容体に結合する。これらの受容体はstimulatory GTP-binding protein (Gs)とアデニル酸シクラーゼ (adenylate cyclase)に共役して、細胞内cAMPの合成促進により、細胞内cAMP濃度上昇をきたす。これらのcAMPは、開口放出機構におけるCa2+感受性を増強し、同程度の細胞内Ca2+上昇に対して、より多くのインスリン分泌をきたすように作用する。したがって、intiatorであるSU薬は、低濃度グルコース存在下でもインスリン分泌をきたすので低血糖をひきおこす可能性があるが、potentiatorであるインクレチンは、低濃度グルコース存在下の細胞内Ca2+濃度の上昇がみられない状態ではインスリン分泌を促進しないので低血糖をきたしにくく、細胞内Ca2+濃度が上昇しインスリン分泌がきたされる条件下のみでインスリン分泌を促進する。
4. GLP-1のインスリン分泌促進以外の作用
GLP-1は、実験では膵β細胞のアポトーシスの抑制、増殖分化の促進作用が示されおり、2型糖尿病患者において膵β細胞量の維持に作用するか注目される。また膵α細胞に作用しグルカゴン分泌を抑制するので、内因性インスリン分泌の欠如した1型糖尿病患者にも血糖改善作用を示す。GLP-1は胃排泄を抑制するので、食後の急峻な血糖上昇を抑制し、食後血糖の低下につながる。また、機序はまだ十分に解明されていないが、食欲抑制作用があり体重減少効果にも寄与する可能性がある。
5. GLP-1の糖尿病薬への応用
前駆蛋白質であるプログルカゴンは小腸において切断され、31個のアミノ酸からなるGLP-1(7-37)、あるいはC端がアミド化され30個のアミノ酸からなるGLP-1(7-36)amideが生成される(図2)。これら活性型GLP-1は、全身に存在するペプチド分解酵素dipeptidyl peptidase IV(DPP IV)によって分解され、N端のアミノ酸2個がとれ不活性化されるため、血中の半減期は約2分と短い。したがって、活性型GLP-1そのものの臨床応用は困難であり、血中半減期が延長したGLP-1誘導体、DPP IV阻害薬が臨床応用されつつある。
6. GLP-1誘導体(図2)
Exenatide(Exendin-4)は、GLP-1の良好なアゴニストであり、N端から2番目のアミノ酸がGLP-1と異なるためDPP IVで分解されず血中半減期は約25分に延長している。1日2から3回の皮下注射で使用される。米国ではFDAによって承認され使用開始されている。Liraglutideは、血中でアルブミンと結合することにより半減期が約10時間以上に延長し、1日1回の皮下注射で使用される。どちらの製剤も、2型糖尿病に使用されHbA1Cの低下と体重減少を認めている(表1)。
7. DPP IV阻害薬
GLP-1のみならず、GIPの分解も抑制するため、GLP-1、GIP両者のシグナルを増強する。また経口で投与できる。Vildagliptin(LAF237)に関しては、2型糖尿病患者に52週間投与した所、対照のメトホルミン群と同等の約1%程度のHbA1Cの減少をみた。また体重に関しては、メトホルミン群では低下したが、Vildagliptin群では変化しなかった。経口薬であるので、今後広く用いられる可能性がある。
8. 今後の展望
わが国での臨床治験も最終段階にはいってきている。いままでにない作用機序を有するインスリン分泌促進薬であり、食後血糖抑制の観点から早期治療に、また既存の薬剤との併用も考えられる。2型糖尿病においては膵β細胞量が年余にわたり減衰するとされているが、膵β細胞量減衰の抑制が可能であるかについても期待される。ただし、長期投与に関してはまだ情報が少なく、副作用に関しては注意深く見守っていく必要がある。
藤本新平先生 ~略歴~
平成13年
京都大学医学研究科 糖尿病・栄養内科学 助手(院内講師)
日本糖尿病学会学術評議員、日本糖尿病学会専門医・研修指導医、日本病態栄養学会評議員、京都府糖尿病対策推進事業委員会委員
糖尿病網膜症診療と医師の注意義務
- 訴訟事例から学ぶ -
近年「医療の質」に対する患者からの要求が厳しくなり、それによって医療訴訟が年々増加している。第10回京都糖尿病医会学術講演会「糖尿病と網膜症」において、糖尿病網膜症関連の訴訟事例について発表したが、日常診療における医師の診療上の注意義務を考える上で参考になると考え、その要旨を報告する。
事例は1981年から2003年までの23年間の12件で、医師に何らかの責任ありとされたもの9件、医師に責任なしとされたもの3件である。
医師に責任ありとされた事例からその責任理由をまとめると、
1. 病状把握に問題がり、治療法の選択と時期を誤った
・糖尿病のコントロール状態を十分考慮しないで手術をして術後の経過が良くなかった。
・手術時期の判断が適切でなかった。
・白内障手術後の眼底所見をしっかり観察していなかったため網膜症が悪化した。
・糖尿病の病状評価を十分にしていなかったため網膜症を発症した。
・コントロールが不十分であるのに積極的な治療法を適用しなかった。
2. 手術承諾を得るにあたっての患者への説明不足
・手術自体に何ら問題はないとされたが、手術承諾を得るにあたっての患者への説明不足があった。
3. 薬剤の選択、使用量に的確な医学的根拠を欠く
・経口血糖降下薬の投与量が過剰である。
・網膜症に対するトランサミンの使用量が医学的根拠に欠ける
4. 視力の異常を訴えてから眼科受診までに遅滞があった
などを指摘されている。医師に責任なしとされた事例を見ると、
1. 妥当な手術適応のもとに適切な方法・術式がとられている。
2. 患者に対して具体的な指導・説明を行なっている。
3. 治療法、検査の必要性などキチンと病状説明をしている。
4. 患者が症状を訴えたときに遅滞なく専門医を紹介している。
5. 診療記録、指導記録が具体的でしっかりしている。
治療効果が悪い場合でも患者に対して具体的な指導・説明を行い、当時の医療水準に応じた治療を行っておれば、悪化の要因が医師の指示に対して非協力的であった、など治療に対する患者のコンプライアンス不良にあると考えられる場合は医師の責任は問われていない。
一方、治療法の選択が不適切あるいは最善でないと判断された場合、治療行為と結果の間に因果関係が認められない場合でも医師の責任を問われている。
以上の諸要件を勘案すると診療に当たっての医師の注意義務として次のような事柄があげられる。
1. 病態を精確に把握して適切な判断をする。
2. 適切な時期に適切な処置を行なう。
3. 十分な説明を行なって納得を得る。
4. 医学的に妥当な根拠に基づいた診療を行なう。
5. 転医・紹介などを含めて、その時の医療水準に応じた最も有効な医療を行なう。
6. 診療経過を記録に残す。
病態を精確に把握して適切な診断のもとに適切な治療を行うのは医療の基本であるが、治療を行うにあたって患者に十分な説明をして誤解を与える余地の無いようにすることも紛争を避ける重要な要点である。単に手術説明というような問題ではなく、病状と予後などに関しても十分説明しておく必要がある。また紛争になった場合、治療法がその時の標準的とされている治療から逸脱していると医師に不利な判定がなされる。単なる個人的経験は根拠にならないから診療に当たって慎重な配慮が望まれる。
今回の事例で内科から眼科への紹介時期の遅れ、血糖コントロールへの配慮不足を指摘された例があり、糖尿病のような複雑な病態を呈する疾患では日頃の各科の密接な連携が望まれる。
配慮不足を理由に治療の失敗ではない別なところで責任を問われることのないよう注意したいものである。
役員会および理事会
第50回 京都糖尿病医会役員会
平成18年11月16日
報告事項
①第10回地域糖尿病学習会:平成19年2月3月22日(木)宇治あんしん館
②第11回糖尿病地域学習会:平成19年 夏 桂病院:山本泰三先生/病診連携パス:日程など調整中
③各種委員会報告:生涯教育:京都医学会「癌」/医療安全対策委員会:平成19年2月24日患者と医者のコミュニケーション/平成19年3月10日医療安全講演会
④審査会情報:ビタミン投与に関して。不適切な傷病名に関して。
⑤糖尿病対策推進事業委員会:平成18年11月22日:全国糖尿病対策推進協議会(土井会長が京都の状況を報告)
⑥k-netカンファレンス:平成18年11月9日(木)京都市立病院 八城 正知先生「糖尿病性腎症―圧利尿曲線から眺めると―」
⑦大塚製薬:抗血小板剤に関する講演会:「脳血管障害」女子医大 内山真一郎教授/「網膜症と抗血症板剤」高木 均先生/「抗血小板薬の多面的作用」星野晴彦先生
協議事項
①第10回京都糖尿病医会学術講演会:平成19年6月23日 於:京都府医師会館「脳血管障害」第2日赤:山本康正先生/京都医療センター:塚原先生
②第12回京都糖尿病医会学術講演会:平成12年12月1日(土) テーマ:EBMのみかた。第1回としては「高血圧」?
③入会促進(会員のメリットは?):糖尿病専門医の集団ではなく、生活習慣病を前面に出す。講演会などに保険情報を盛り込む
④府民講座:医師会事業との連携。各地区での行事とジョイントする。
第10回 京都糖尿病医会理事会
平成18年11月25日
報告事項
①会員数:平成18年11月25日現在 270名/新入会員:竹迫 俊行先生(18/8/27)右京区 たけさこクリニック/藤本 新平先生 (18/8/29)京都大学糖尿病・栄養内科/北村 和也先生(18/8/30)左京区 北村クリニック/吉野 雅成先生(18/11/21)上京病院/福光 眞二先生(18/11/21)愛生会山科病院
②第10回京都糖尿病医会学術講演会
③第10回地域糖尿病学習会
④第11回糖尿病地域学習会
⑤糖尿病対策推進事業委員会
⑥京都糖尿病医会共催学術講演会:尿酸に関する研究会(日本ケミファ):平成18年8月19日(土)大阪府立病院 中島先生/症例検討 桝田 出先生
DM21の会:平成18年10月21日(土)京都タワーホテル/鳥取県立中央病院 武田先生(司会 小出操子先生)
京都糖尿病エキスパートミーティング:平成18年10月28日(土)日航プリンセスホテル/山田祐一郎先生(司会 畑 雅之先生)
k-netカンファレンス:平成18年11月9日(木)京都市立病院 八城正知先生「糖尿病性腎症―圧利尿曲線から眺めると―」
第51回 京都糖尿病医会役員会
平成19年1月25日
報告事項
①第10回地域糖尿病学習会:平成19年2月3月22日(木)宇治あんしん館「生活習慣病とその対策」:大槻雄三先生、田川麗子先生、田後裕之先生、紀田康雄先生
②審査会情報:最近の文書注意から(ビタミン剤の適応疾患、急性上気道炎に対する抗生物質など)。
③糖尿病対策推進事業委員会:現在「治療」を講演中。次回は「合併症」
④大塚製薬:抗血小板剤に関する講演会:「抗血小板薬の多面的作用」慶應義塾大学神経内科 星野晴彦先生/「糖尿病網膜症と抗血症板剤」県立尼崎病院 高木 均先生/「糖尿病患者の脳卒中予防」東京女子医大 内山真一郎教先生
⑤セイブル錠発売1周年記念講演会:平成19年3月1日ホテルグランヴィア
⑥京都糖尿病アカデミー:平成19年2月8日 全日空ホテル
⑦高血圧フォーラム2007 IN KYOTO~糖尿病を考慮した高血圧治療戦略~
協議事項
①第12回京都糖尿病医会学術講演会:平成12年12月1日(土)テーマ:EBMのみかた。桂病院 山本泰三先生
②足チェックシートの活用に関して:糖尿病対策推進事業委員会で検討。
③府民講座:医師会事業との連携。各地区での行事とジョイントする。ケーブルテレビの活用。
第52回 京都糖尿病医会役員会
平成19年2月22日
報告事項
①第11回京都糖尿病医会学術講演会:平成19年6月23日 於:京都府医師会館「脳血管障害」第2日赤:山本康正先生/京都医療センター:塚原先生/特別講演:順天堂大学神経内科 卜部貴夫助教授
②第10回地域糖尿病学習会:平成19年3月22日(木)宇治あんしん館「生活習慣病とその対策」
③糖尿病対策推進事業委員会:CDEの会、栄養士会、薬剤師会からも代表者。足チェックシートは京都府から開始するが近隣府県とも共同で。
④大塚製薬:抗血小板剤に関する講演会:「抗血小板薬の多面的作用」 星野晴彦先生/「糖尿病網膜症と抗血症板剤」 高木 均先生/「糖尿病患者の脳卒中予防」女子医大 内山真一郎教授
⑤K-ネットカンファレンス:京都府立医大眼科 安原先生。3月8日:京都第一赤十字病院 田中 亨先生
⑥高血圧フォーラム2007 IN KYOTO ~糖尿病を考慮した高血圧治療戦略~/特別講演:名古屋市立大学 木村玄次郎先生
⑦その他:第5回京都糖尿病エキスパートミーティング 平成19年3月24日 話題提供:京都府立医大 福井 道明先生/特別講演:千葉大学 小室 一成先生
協議事項
①第12回京都糖尿病医会学術講演会:平成19年12月1日(土)テーマ:EBMのみかた。藤田保健衛生大学 野口善令先生/北大 吉岡先生
②第13回京都糖尿病医会学術講演会:平成20年6月28日 脂質代謝。食後高血糖。他科との合同(小児科、産科など)。小児の肥満。
③次期診療報酬改定要望事項:食事指導料の点数増。SMBG:妊娠時、Su剤使用時も条件付で。Hb A1cとGAまたは1.5AGの併算定。
④α-GIとグリニド系薬剤併用療法に関する講演会:承諾。演者を選定する。
⑤健診・保険指導について:メタボリックシンドロームを基本とした健診を健保組合が行い、異常者は保険者が管理する。医療者の意見が反映されない。
⑥K-ネットカンファレンス3巡目:セミクローズドであるのをオープンにするなど参加者の増加を図る。4巡目はコメディカルも対象とする。
⑦その他:11月17日 京都インスリン治療研究会
保険診療Q&A
【Q】「高血圧」の病名があるにも拘らずコルチゾール、カテコラミン、アルドステロンなどの検査が査定されました。高血圧の病名だけでは認められないのでしょうか?
【A】「高血圧」にて多種類のホルモン検査が施行されているレセプトをよく見かけます。初診時は認められるかも知れませんが、高血圧診断後何年も経っている例では査定されることが多いと思います。クッシング症候群、褐色細胞腫、アルドステロン症などは、いずれも病態の異なるものですので身体所見や生化学検査などを十分に観察し、適切な検査項目を選択するように心がけてください。
【Q】インスリン治療中患者にIRIを測定したところ査定されました。インスリン治療患者には血中インスリンを測定してはいけないのでしょうか?
【A】勿論インスリン治療中の患者に血中インスリンを測定することは問題ありませんが、その場合はCPRを測定してください。現在はヒトインスリンが用いられていますが、抗体が産生されている可能性は必ずしもゼロではありません。また、入院時などIRI測定後にインスリンを使用された時は、その旨「注記」をして下さい。
【Q】最近、ビタミン剤の使用について返戻や査定をよく受けます。ビタミンの適応疾患などはどのようになっているのでしょうか?
【A】ビタミン剤の内服や注射が多数例に見られますが、ビタミン剤の適応は特定の疾患に限定されておりますのでご注意ください。なお薬剤は内服投与が基本であり内服が出来ない時、あるいは内服では効果が期待できない時にのみ注射が適応となります。
【Q】最近、審査をしていて気が付いていることがあれば教えてください。
【A】いくつか気になっていることがありますので列挙します。
・インスリンのみを処方したときは処方箋料は算定できません。
・1型糖尿病でもインスリン強化療法を行なっていない時は「注射針加算200点」は算定できません。
・注入器加算(300点)を算定できるのは注入器を投与した時のみです。とくにキット製剤を処方してなおかつ注入器加算を算定してる医療機関があります。ご注意ください。
・再診でのインスリン測定は3ヶ月以上に1回と定められています。糖尿病のセット検査にインスリンが組み込まれているのではないか、と思われる医療機関があります。セット検査を否定するわけではありませんが、その内容を今一度確認してください。
・Su剤とグリニド系薬剤の併用は認められておりません。
・学問的には正しくても診断や治療方針決定などに役立つとは思えない検査があります(帯状疱疹でのヘルペスウイルス抗体、脱水時のADHなど)。研究的検査は保険診療では認められておりません。
・老人入院患者に対して連月の画像診断(CT、MRI、エコー、ホルター心電図など)が施行されている医療機関があります。症例を選んで、必要な検査のみ施行してください。
事務局では皆様方からの質問を受け付けております。保険診療上の疑問、納得のいかない審査、理不尽と思われる審査内容など何でも結構ですのでどしどしご投稿下さい。

 近年、医療訴訟の増加が顕著で、糖尿病網膜症関連の訴訟も増加しており、具体的な案件について解説された。医師に責任があると判断された事例から、病態を精確に把握して適切な判断をすること、充分な説明を行って納得を得ること、医学的に妥当な根拠に基づいた診療を行うこと、適切な時期に適切な処置を行うこと、転医・紹介などを含めて医学水準に応じた最も有効な医療を行うこと、治療法の選択が不適切あるいは最善でないと判断された場合は責任を問われる可能性があること、などを示された。これらは糖尿病網膜症の診療に限らず、すべての医療行為についても留意すべき事項として銘記しておきたい。
近年、医療訴訟の増加が顕著で、糖尿病網膜症関連の訴訟も増加しており、具体的な案件について解説された。医師に責任があると判断された事例から、病態を精確に把握して適切な判断をすること、充分な説明を行って納得を得ること、医学的に妥当な根拠に基づいた診療を行うこと、適切な時期に適切な処置を行うこと、転医・紹介などを含めて医学水準に応じた最も有効な医療を行うこと、治療法の選択が不適切あるいは最善でないと判断された場合は責任を問われる可能性があること、などを示された。これらは糖尿病網膜症の診療に限らず、すべての医療行為についても留意すべき事項として銘記しておきたい。 糖尿病網膜症については従来から言われているように血糖のコントロールが重要であり、HbA1が6.5%未満では細小血管合併症の発症や進展が認められないというKumamoto Studyの結果を踏まえて、網膜症が進行しやすいのは罹病期間が長いとき、HbA1cの値が高いとき、網膜症が重症である場合で、急激な血糖コントロールによって一時的に網膜症が進展する可能性があることは否定できないので、進行した網膜症ではインスリン導入前に必要かつ可能な患者では光凝固を行うことが大切であることを述べられた。また、糖尿病網膜症が白内障手術後に増悪するという問題については、血糖コントロールが確立されるまで手術を留保するのが望ましく、短期強化インスリン療法における網膜症の悪化率が従来の治療法と差がないことから、インスリンと内服の併用療法を白内障術前に行うのがよいことを提示された。現在でも眼科的な主訴で糖尿病が発見される進行した網膜症例があとを絶たず、また入院して糖尿病治療を行った患者が退院後に食事療法ができない生活環境におかれて血糖コントロールが不良になる例があることを紹介され、糖尿病の治療現場にはまだまだ問題が山積していることがうかがわれた。
糖尿病網膜症については従来から言われているように血糖のコントロールが重要であり、HbA1が6.5%未満では細小血管合併症の発症や進展が認められないというKumamoto Studyの結果を踏まえて、網膜症が進行しやすいのは罹病期間が長いとき、HbA1cの値が高いとき、網膜症が重症である場合で、急激な血糖コントロールによって一時的に網膜症が進展する可能性があることは否定できないので、進行した網膜症ではインスリン導入前に必要かつ可能な患者では光凝固を行うことが大切であることを述べられた。また、糖尿病網膜症が白内障手術後に増悪するという問題については、血糖コントロールが確立されるまで手術を留保するのが望ましく、短期強化インスリン療法における網膜症の悪化率が従来の治療法と差がないことから、インスリンと内服の併用療法を白内障術前に行うのがよいことを提示された。現在でも眼科的な主訴で糖尿病が発見される進行した網膜症例があとを絶たず、また入院して糖尿病治療を行った患者が退院後に食事療法ができない生活環境におかれて血糖コントロールが不良になる例があることを紹介され、糖尿病の治療現場にはまだまだ問題が山積していることがうかがわれた。 糖尿病網膜症は血管の透過性亢進と血管の閉塞という2つの病理から理解されること、眼底所見から単純網膜症、前増殖網膜症、増殖網膜症の3つに分類されることを、それぞれの特徴的な所見を提示して解説された。そして網膜症の治療には血糖のコントロールがもっとも重要であり、進行した網膜症ではレーザー治療で血管新生の予防や退縮をはかり、さらに進行した場合には硝子体手術が必要となるが、必ずしも視力を向上させることができるものではなく現状維持が最良のこともあることを述べられた。硝子体手術については従来の20Gから25G、23Gの経結膜小切開硝子体手術へ進歩してきている現状を、また眼内内視鏡手術の有用性についても実際の手術ビデオを示して解説された。さらに最近では糖尿病による失明は血管新生緑内障以外少なくなってきているものの、黄斑浮腫による視力障害が大きな問題となっており、これに対してもさまざまな治療法が行われていることを示された。レーザー光凝固、硝子体手術による意図的後部硝子体剥離や内境界膜剥離、トリアムシノロンの硝子体注入やテノン嚢下注射、炭酸脱水酵素阻害薬による治療など、また血管新生抑制に用いられている抗VEGF抗体注射の黄斑浮腫に対する有効性、さらにはエリスロポエチンの有効性や将来性についても言及された。
糖尿病網膜症は血管の透過性亢進と血管の閉塞という2つの病理から理解されること、眼底所見から単純網膜症、前増殖網膜症、増殖網膜症の3つに分類されることを、それぞれの特徴的な所見を提示して解説された。そして網膜症の治療には血糖のコントロールがもっとも重要であり、進行した網膜症ではレーザー治療で血管新生の予防や退縮をはかり、さらに進行した場合には硝子体手術が必要となるが、必ずしも視力を向上させることができるものではなく現状維持が最良のこともあることを述べられた。硝子体手術については従来の20Gから25G、23Gの経結膜小切開硝子体手術へ進歩してきている現状を、また眼内内視鏡手術の有用性についても実際の手術ビデオを示して解説された。さらに最近では糖尿病による失明は血管新生緑内障以外少なくなってきているものの、黄斑浮腫による視力障害が大きな問題となっており、これに対してもさまざまな治療法が行われていることを示された。レーザー光凝固、硝子体手術による意図的後部硝子体剥離や内境界膜剥離、トリアムシノロンの硝子体注入やテノン嚢下注射、炭酸脱水酵素阻害薬による治療など、また血管新生抑制に用いられている抗VEGF抗体注射の黄斑浮腫に対する有効性、さらにはエリスロポエチンの有効性や将来性についても言及された。 糖尿病の薬物治療は、近年めざましい進歩をとげているが、最近、消化管ホルモンを用いた新たなカテゴリーの治療が臨床応用されつつある。本稿では、GLP-1による糖尿病治療について概説したい。
糖尿病の薬物治療は、近年めざましい進歩をとげているが、最近、消化管ホルモンを用いた新たなカテゴリーの治療が臨床応用されつつある。本稿では、GLP-1による糖尿病治療について概説したい。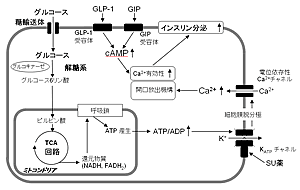 図1 膵β細胞におけるグルコースによるインスリン分泌機構とSU薬・インクレチンの作用点
図1 膵β細胞におけるグルコースによるインスリン分泌機構とSU薬・インクレチンの作用点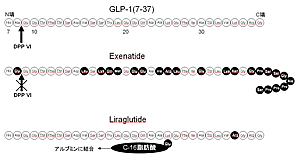 図2 GLP-1製剤
図2 GLP-1製剤 表1 GLP-1誘導体の2型糖尿病患者での臨床成績
表1 GLP-1誘導体の2型糖尿病患者での臨床成績