第8号 -平成18年6月1日発行-
■発行人:土井邦紘 ■編集人:和田成雄 ■題字:福井 厳 顧問
第8回 京都糖尿病医会 学術講演会
平成17年11月26日 京都府医師会館
- 糖尿病と心疾患 -
DES(Drug Eluting Stent)の出現等にてPCIの治療成績は劇的に改善。CABG症例も含め、血糖値、脂質の管理が重要である(京都大学循環器内科 中川義久先生)。
耐糖能障害を有する患者の冠動脈病変はびまん性狭窄が特徴的。食後高血糖が寄与しており、境界型糖尿病の段階からすでに認められる(国立循環器センター 宮崎俊一先生)。
講演1では、高木循環器診療所高木力先生の司会で、京都大学循環器内科の中川義久先生に御講演をいただいた。
先ず、バンドの指揮者が、演奏中に突然前下行枝の高度狭窄により、心室細動を来たしてショック状態となる印象的なビデオを紹介いただいた。適切な蘇生処置と、速やかなPCI(percutaneous coronary intervention) により、完全に社会復帰されるにいたったが、この指揮者は、耐糖能障害を有する方であった。このようなACS(Acute coronary syndrome)の病態には、冠動脈内の不安定なプラークが関与しており、心筋梗塞(AMI)、不安定狭心症(UAP)、心室細動による心臓突然死を来たす。スタチン系の高脂血症治療薬は不安定なプラークを安定化させ、ACSの発症に予防的である。このような不安定プラークが破綻しても、冠血流に影響しない場合には胸痛を来たさないこともあり、また一度出来たプラークも流れてしまうと後に冠動脈造影を施行しても描出されないことすらある。最初に紹介されたビデオの指揮者もその1ヶ月前に強い胸痛を来たし、他院で冠動脈造影を受けているが、この時には有意狭窄を指摘されていなかった。造影検査ですら、ACSを予見することは困難であり、ACSのリスクを有する患者への早期介入や、発症後の速やかなPCIが望ましい。PCIがバルーンで血管を広げるのみであった時代は機械的な拡張に伴う血管の損傷が内膜の増殖を来たし再狭窄率は30-40%と高かった。ステントの出現は、初期治療において大きな拡張効果を有し、再狭窄率を20%程度に低下させたが、ステント自体が異物であり内膜の増殖は避けがたかった。これに対し、DES(Drug Eluting Stent)の出現が画期的な効果を示している、免疫抑制剤(Rapamycin)がステント表面に塗布されており、再狭窄率は劇的に減少している。

DESにも問題はある。免疫抑制剤により血管内皮細胞が抑制され、ステント内の内皮化が遅れ、ここに血栓が付着する遅発性血管閉塞(Late Stent Thrombosis)である。このため抗血小板薬(アスピリン、チクロピジン)を従来に比較して長期間の3ヶ月以上の継続が望ましいと考えられ、薬剤の副作用に問題点が残る。海外ではクロピドグレル等、新薬が使用されている。PCIの進歩とともにPCIとバイパス手術(CABG)の治療成績を比較し、両者に有意差が無いとの報告も見られるようになっている。しかしCABGでは、狭窄部より中枢側に狭窄の進行があってもイベントとはならず、心機能の維持に対する有効性もPCIに対し優位と思われる。糖尿病患者では多枝病変が多く、長期予後においてCABGが有用なケースが多いが多枝に対する治療では左右の内胸動脈から血流を供給する必要があることも多く、前縦隔への血流低下から、前縦隔炎の発症、難治化の問題がある。このような場合特に血糖値のコントロールが重要となる。また、PCI、CABGの両者において、せっかく治療した後の新たな狭窄の予防のために、血糖値、脂質の管理は重要である。加えて、冠動脈の状態、血管壁の評価として、マルチスライスCTが、非侵襲的でむしろCAGに勝る点も有することも御教示いただいた。

講演2では、京都南病院内科の岡本三希子先生の司会で国立循環器センターの宮崎俊一先生に耐糖能異常を有する患者の冠動脈の特徴として、びまん性の冠動脈狭小化を中心に御講演いただいた。
糖尿病を有する患者の待機的な冠動脈狭窄に対する治療としては、BARI study (1996)の結果からはCABGの方がPTCAより5年生存率に関して勝っているとの結論が報告された。原因として、耐糖能異常を有する患者の冠動脈は、全体に狭小化している傾向があり、狭小化した血管ではRotablatorによる粥腫の切除を行っても十分な効果は得られず、かえって血管断裂の危険も生じ、また、ステント径も小さいものしか選択しえず、これ自体が再狭窄の原因のひとつになってしまうのである。この対極に、PCIの成績は治療方法の選択より如何に大きな内腔を確保出来るかに依存しているとする”The bigger, the better”仮説が存在する。また、PCI後の予後を規定する要因の解析では、年齢、左室駆出率、拡張効果、糖尿病に有意な関連が見られたが、これらを多変量解析すると糖尿病だけが有意なものとして残った。びまん性の狭窄病変が多く見られる糖尿病症例で長期予後が低下するのだが、血管の狭小化が意味を持つのか、糖尿病自体が意味を持つのかという疑問が生じる。
これに対し、血管径を2.5mm未満、2.5mm以上、糖尿病あり、なし(75gOGTTにて)で患者を4群にわけて検討したところ、2.5mm未満で糖尿病ありの群では治療直後から有意に生存率が低下していた。さらに2.5mm以上で糖尿病ありの群でも4-5年後から急激に生存率が低下し、最終的には2.5mm以下で糖尿病ありの群とほぼ同等となる。一方2.5mm未満でも、2.5mm以上でも糖尿病なしのケースでは生存率に有意差は無く、このことは糖尿病自体が生存率を左右することを示す。血糖値のコントロールもPCI後の予後を左右し、HbA1c6.1%以上の群では治療後から累積生存率が低下する。しかし、HbA1c6.1%未満の群でも治療6-7年めから累積生存率は低下し、糖尿病の治療開始から6-7年以後の患者は心血管イベントに対して十分な注意を要すると考えられる。PCIを受けた患者の血管狭窄を全血管において定量化し、すでに治療中の糖尿病群(treated DM)、PCIの入院に際し行ったOGTTで初めて糖尿病と診断された群(preclinical DM)、境界型糖尿病と診断された群(IGT)、正常型と診断された群(NGT)の4群で治療成績を比較した結果では、この中にpreclinical DMが29%も存在しており、冠動脈疾患と糖尿病の関連が改めて認識された。この4群の比較で、%狭窄率はNGT<IGT=preclinical DM=treated DMで、狭窄部最小短径もNGT<IGT=preclinical DM=treated DMとIGTの段階ですでに狭小化が存在することがわかった。血管狭窄に寄与するパラメーターの多変量解析では年齢、空腹時血糖、総コレステロール、中性脂肪、HbA1cではなく、食後高血糖のみ有意であった。狭窄病変の長さに寄与するパラメーターの多変量解析でも同様に食後高血糖のみが有意な関連を有していた。この結果は食後血糖200mg/dl以上の患者で心血管系死亡リスクが有意に高いとしたDECODE study、食後高血糖が心血管イベント発生率を有意に高めるとしたFunagata study の結果に合致するものであった。現在グリニド系薬剤、αグルコシダーゼ阻害剤による食後高血糖改善に対する介入が虚血性心疾患に対して抑制的かを検討するDIANA studyが進行中であり、結果が注目されている。
症例検討では、高木循環器診療所の高木力先生から、無症候性心筋虚血を来したメタボリックシンドロームの一症例を提示いただいた。
空腹時血糖133mg/dl、食後血糖265mg/dl、HbA1c8.7%、蛋白尿陽性で安静時心電図でV1-V4にpoor r progressionと陰性T波を認めた。CAGにて右冠動脈、前下行枝、回旋枝に狭窄を認めた。このように多枝病変を有する糖尿病を含むメタボリックシンドローム症例に対し、血行再建としてPCI、CABGのどちらを選択すべきかを検討いただいた。中川先生からは、この症例の2001年当時であれば前下行枝の病変もびまん性でありPTCAを行っても再狭窄を来すと難治性となりがちで、一度PCIを施行し、再狭窄を来せばCABGが選択されたであろうとの御意見であった。宮崎先生からも、この症例では非狭窄部の血管径が3mm以上あるように思われ、2001年当時であっても先ずPTCAを行ってはどうかと御返答いただいた。実際にはこの症例に対し、計3箇所にステントを留置して再狭窄無く経過していたが、血糖コントロール、脂質管理、血圧管理のいずれも難渋しており、新たなイベントの抑制が必要と考えられた。ここで①食事運動療法による減量②糖尿病のコントロール③血圧のコントロール④脂質系のコントロール⑤禁煙の優先順位、必須薬剤、紹介もとの診療所に戻ってからのフォローアップを如何にすべきかについて御検討いただいた。宮崎先生からは、スタチン系薬剤の使用は必須で、LDL-C80-100mg/dlを目標とした十分な管理が求められる。血圧、糖尿病に関しては先ず食事運動療法が大切で、薬剤はその次であると御回答いただいた。中川先生からも、減量、ストロングスタチンを用いたLDL-Cの管理(100mg/dl以下)、ARBの使用が望ましいことを御教示いただいた。実際、この症例に対してARB、ストロングスタチン、SU剤による治療が行われたが、血圧は149/73mmHg、HbA1c8.1%、T-Chol280mg/dl、TG 224 mg/dl、LDL-C 185mg/dl と十分な効果が得られなかった。これについて、中川先生、宮崎先生のお二人から、生活習慣の改善が最重要で包括的心臓リハビリテーションを用いること、また負荷心筋シンチによる定期的フォローアップが必要であることを御教示いただいた。その後、この症例ではチアゾリジン系薬剤の使用後HbA1cは6.5%、T-Chol193mg/dl と改善し、心血管イベントも来さず経過したが、消化性潰瘍を来してしまった。

これに際し、アスピリン、チクロピジンの使用を継続すべきかについて御検討いただいた。中川先生からは、消化性潰瘍の既往が分っていればPCI前に上部消化管内視鏡検査を行い活動性病変があればPPIを先行投与する。PCI後に潰瘍を発症した場合はクリッピング等の止血処置を行っても薬剤は継続したいが、不可能な場合アスピリンを継続し、チクロピジンを中止すると御回答いただき、宮崎先生からはアスピリンは恒久的に用いたい。チクロピジンも恒久的に使用することが望ましいが、消化管出血の危険が高ければ難しい。DES使用のケースでも1ヶ月以上経過していれば出血があった場合はチクロピジンを中止することは選択肢の一つだが、可能なら内視鏡的に止血してでも継続したい。シロスタゾールへの変更も検討したいが、再狭窄抑制効果についてはチクロピジンが勝っているようである。PCI後3ヶ月経過していればチクロピジンは中止するであろうと御回答いただいた。
糖尿病は、冠動脈疾患の重要な危険因子であることは広く認識されているが、その治療の実際を分りやすく解説いただき、境界型糖尿病を含めた冠動脈疾患への影響、治療後の長期予後に関する最新の知見をうかがうことができ、得がたい経験をすることができた。また、症例検討においても、循環器疾患治療のオピニオンリーダーの御意見を、我々が日常の診療で最も難渋するような適切な症例の中でお聞きすることができ、大変有意義な講演であった
(京都第二赤十字病院 高倉康人)
シリーズ -21世紀の糖尿病診療-
「 肥 満 治 療 」
要旨:肥満型糖尿病でインスリンが過剰に分泌されている症例なら5%の体重減少にて、糖尿病が治癒又は改善する。減量は現在行われている標準体重と日常労作から設定される方法よりも、肥満遺伝子診断に基づくテーラーメイド型食事指導なら3ヶ月で目標体重を達成でき効果的。
[症例1]
遺伝子診断に基づくテーラーメイド型食事指導により減量に成功し糖尿病が改善した肥満2型糖尿病患者の一例
55歳女性:身長159cm、体重78.8kg。BMI31.2。
1年前から2型糖尿病。FBS 154mg/dl、HbA1c 6.9。1400kcal糖尿病食と1日5000歩の散歩の指示を守っているつもりだが痩せない。「痩せると糖尿病が改善する」という罹りつけ開業医の助言もあり紹介受診。本人の消費エネルギー量は実測安静時代謝量890kcal/日+運動エネルギー量250kcal/日(1日5600歩)+食事誘発熱産生200kcal=合計1,340kcal。遺伝子解析では、β3アドレナリン受容体遺伝子(Agr64Trp)ホモ型、UCP1遺伝子(A-3826G)ホモ型。通常の減量食より300kcal減らした900kcal食が必要なタイプ。説得後、900kcal減量食と1万歩歩行を指導。体重は3ヶ月後71.4kgに減少し、HbA1cも5.0に改善。その後1,400kcal食に増量したが、1万歩歩行を守っていることもあり体重増加もなく糖尿病もHbA1c5.1と正常化している。
肥満2型糖尿病では痩せれば糖尿病が治癒又は改善する理由
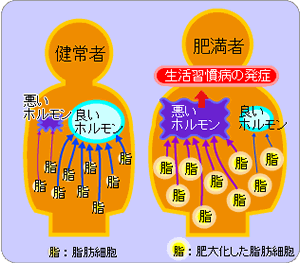
以前は、脂肪細胞は単なる中性脂肪の貯蔵庫に過ぎないと考えられていた。しかし、最近では、脂肪細胞からインスリン抵抗性の糖尿病の元凶となる腫瘍壊死因子(TNF-α)やレジスチン、高血圧の原因となるレプチンやアンジオテンシノーゲン、心筋梗塞や脳梗塞の原因となる血栓に関係するプラスミノーゲンアクチベーターインヒビター1(PAI-1)など各種疾患を引き起こす生体にとり悪い働きをするホルモンが肥満すればするほど大量に分泌されていることと、正常な脂肪細胞からは抗動脈硬化作用をもつアディポネクチンが大量に分泌されているが、脂肪細胞が肥大すればこの肥大化した脂肪細胞にて作られるTNF-αがこの良い働きをするホルモンの合成を止めてしまうため減少してしまうことが明らかになっている(図1)。逆に、今ある体重より、5%減量できれば、これら悪い働きをするホルモンの過剰分泌は正常化され、また、減少していた良い働きをするホルモン分泌は回復するため、これら悪い働きをするホルモンの過剰分泌に起因して発症していた糖尿病などの合併症なら治ってしまう。すなわち、インスリン過剰分泌を伴う肥満2型糖尿病なら5%の減量にて糖尿病は治癒または改善してしまうのである。
「同じ物を同じ量食べても太る人と太らない人がいる」と言うのは本当か?
これは、肥満研究上の長年の命題であった。しかし、今では、数多くの肥満関連遺伝子の臨床研究から、ある肥満遺伝子変異を持てば安静時代謝量が低下しており太りやすく痩せにくいこと、逆に、別の遺伝子多型を持てば安静時代謝量が亢進して痩せやすいことが明らかになっており、肥満遺伝子診断に基づく守れば必ず痩せられるテーラーメイド型食事指導が可能になっている。
安静時代謝量に関連する遺伝子多型とは?
①β3-アドレナリン受容体(β3-AR)遺伝子多型
β3-ARは、カテコールアミンによる白色脂肪組織での脂肪分解と、褐色脂肪組織での熱産生によるエネルギー消費に重要な役割を果す。1995年、ピマ族にて発見されたβ3-AR遺伝子多型(Trp64Arg)は、筆者の研究では、日本人には34%の高率で存在し、1日当たり約200kcal安静時代謝量が低下しており減量しにくい1)。
②β2-AR遺伝子多型
β2-ARは主に心臓、気管支平滑筋などに分布し、脂肪組織では脂肪分解にも関与している。筆者は、β2-AR遺伝子多型Arg16Glyが日本人の16%に存在し、安静時代謝量が300kcal亢進しており痩せやすいことを見出している2)。
③脱共役蛋白質1(Uncoupling Protein1:UCP1)遺伝子多型
UCPファミリーはミトコンドリア内膜に存在する熱産生蛋白質で、UCP1は褐色脂肪細胞での熱産生に関与している。ヒトUCP1遺伝子多型(UCP1 A-3826G)は、日本人の16%に存在し、安静時代謝量が約100kcal減弱しており痩せにくい3)。
④PPARγ遺伝子多型
PPARγは核内受容体で、脂肪細胞の分化に重要な役割を果たす。筆者は、PPARγ2遺伝子のPro12Ala多型は、安静時代謝量がPro群よりも約100kcal亢進しており痩せやすいことを見出している。
⑤FABP2(Ala54Thr)遺伝子多型
FABP2は遊離脂肪酸の吸収代謝に関与する。FABP2遺伝子Ala/Thr多型の日本人での頻度は、0.39で、安静時代謝量が約100kcal低下しており痩せにくい。
⑥Kir6.2(Glu23Lys)遺伝子多型
日本人肥満女性のLysアレルの頻度は0.41。Lys群にて安静時代謝量が100kcal亢進しており痩せやすい。
⑦Angiotensinogen(Met235Thr)遺伝子多型
日本人肥満女性のThr235アリル頻度は0.80。Thr群にて安静時代謝量が250kcal亢進しており痩せやすい。
⑧RAGE(1704G/T)遺伝子多型
日本人肥満女性のTアレルの頻度は0.14。T群にて安静時代謝量が350kcal低下しており痩せにくい。
⑨Lymphotoxin-α(252A/G)遺伝子多型
日本人のアリル頻度は0.29。G群でHOMA-Rが高く、安静時代謝量が100kcal低下しており痩せにくい。
表1に、現在までに見いだした安静時代謝量に影響する遺伝子多型をまとめた。
| 表1 安静時代謝量に影響する肥満関連遺伝子 |
| 遺伝子 |
遺伝子多型 |
安静時代謝量 |
| アドレナリン受容体 |
β3-AR(Trp64Arg) |
-200kcal/日 (Arg allele) |
| アドレナリン受容体 |
β2-AR(Arg16Gly) |
+300kcal/日 (Gly allele) |
| UCPファミリー |
UCP1(A-3826G) |
-100kcal/日 (G allele) |
| PPARγ2 |
Pro12Ala |
+100kcal/日 (Ala allele) |
| FABP2 |
Ala54Thr |
-100kcal/日 (Thr allele) |
| Kir6.2 |
Glu23Lys |
+100kcal/日 (Lys allele) |
| Angiotensinogen |
Met235Thr |
+250kcal/日 (Thr allele) |
| RAGE |
1704G/T |
-350kcal/日 (T allele) |
| Lymphotoxinα |
252A/G |
-100kcal/日 (G allele) |
肥満2型糖尿病患者への遺伝子診断に基づくテーラーメイド型食事指導とは?
肥満2型糖尿病患者への減量食は一般には標準体重×25kcalで求めることが多い。しかし、実践的には、女性なら日本人女性の平均安静時代謝量に相当する1,200kcalまで下げないと痩せにくい(男性は1,500kcal)。減量目標は、今ある体重の5%。この減量で糖尿病は改善することが多く、この程度の減量なら3ヶ月で達成できる。3ヶ月で5%減量できると言ったが、これは理論的には、例えば中年肥満女性85kg(実測安静時代謝量1,200kcal))が1,200kcal減量食を食べ、1万歩の運動をしたとして計算してみると、1日当たりの消費エネルギー量(安静時代謝量1,200kcal+食事誘発熱産生200kcal+運動エネルギー量450kcal)―摂取エネルギー量(1,200kcal減量食)=650kcalとなり、脂肪1kg減少するのに7,000kcalの負のエネルギー量が必要であるから、7,000÷650=10.8。約11日で1kg脂肪が減少する計算になる。従って、3ヶ月間で9kg弱の体重減少が期待できるからである。この減量期間中の3ヶ月間は、砂糖菓子(饅頭、ケーキ、アイスクリーム等)をやめさせ、おやつは握りこぶし大の果物を2個に制限する。空腹感を起こさせないため、毎食前にキャベツなどの生野菜を大量10分間かけて噛ませ、脳で満腹感を感じさせる。大量の生野菜は便通改善の他、ビタミンC効果で肌のしわ予防にも有効である。おかずは、1,200kcal減量食では、1日あたり蛋白質70g{牛乳200ml 1本+卵1個+魚80g(刺身5切れ)+肉80g(8×4×0.8cm)+豆腐1/2丁}と青野菜。主食は2/3杯分のごはん(120g)を1日3回食べる。
運動は毎食後30分後より散歩が理想。足踏みでもやらないよりはまし。足や膝が悪くなければ1日最低5,000歩は歩いてほしい。
しかし、前述の遺伝子多型をもつ肥満2型糖尿病患者ではこの食事指導でも痩せにくい。β3-AR遺伝子多型をもつ者では、1日あたり安静時代謝量が200kcal減弱しているので、1,000kcalの減量食を指示すべきなのである。同様に、UCP1遺伝子多型をもてば安静時代謝量が100kcal/日低下しており、これにβ3-AR遺伝子多型を併せ持てば300kcalエネルギー消費量が低下するため、900kcalの減量食を指示すべきなのだ。一方、日本人の16%に存在するβ2-AR遺伝子多型(Arg16Gly)をもつと、安静時代謝量が正常型に比べ300kcal亢進している為、β3-AR遺伝子多型を併せ持っても、お互いの効果が相殺され、遺伝子多型をもたない場合と同様に痩せられる4,5)(図2、図3)。このように、最新の遺伝子診断を用いれば、個人の体質に合わせたテーラーメイド型の守れば必ず痩せられる食事指導が可能なのである。
なお、減量目標達成後は、摂取エネルギー量の制限を前述の消費エネルギー量+食事誘発熱産生+運動エネルギー量まで緩和して体重の維持をはかる。
遺伝子診断に基づくテーラーメイド型食事療法による減量成功率は?
筆者が実際に遺伝子を測定した後、「あなたは痩せにくい遺伝子を親から引き継いでおられるので、体質ですから厳しい減量食を食べていただかなければ痩せません」と、患者に厳しい減量食を指示する理由を納得させてから治療すると説得力は倍増する。例えば、900kcalの減量食を指示する場合、遺伝子診断が可能になる以前、筆者は安静時代謝量測定結果に基づいて食事指導をしていた。30%の減量成功率に過ぎなかった。しかし、遺伝子診断以後は50%の成功率に向上している。一時的にでも厳しい食事制限を受容するには動機付けが必要である。科学的根拠に基づいた摂取エネルギー量制限に関する説明や、具体的な減量計画及び予測される減量ペースの提示は、治療からのドロップアウトを軽減するために大きな役割を果たす。
症例1の教訓
同じ物を同じ量食べても太る人と太らない人がいることが、安静時代謝量と肥満遺伝子変異の研究から明らかになってきた。本症例も痩せにくいβ3-AR遺伝子多型とUCP1遺伝子多型を併せ持っていたため、治療当初3ヶ月間は、通常の摂取エネルギー量の決定法である標準体重×25kcalで決める1400kcalではなく、900kcalの食事指導が必要だったのである。減量後は1400kcal糖尿病食に戻してもほぼ体重も血糖コントロールも維持できている。
おわりに
以上、肥満遺伝子診断に基づくテーラーメイド型食事指導が肥満2型糖尿病患者の減量に効果的であり、短期間にて糖尿病が治癒または改善してしまえる可能性につき述べた。最近、筆者は、β3-AR、β2-AR、UCP1遺伝子多型に加えた前述の6種類の遺伝子多型を同時に安価に短時間で測定できる機器と測定キットの開発に成功した。近く先生方にもご利用していただけると確信している。
用語解説
遺伝子多型:100人に1人以上の遺伝子変異があるとき遺伝子多型と呼ぶ
安静時代謝量:寝ていても心臓・腎臓・肝臓など重要臓器は機能している。生きていくのに最低必要なエネルギー量を基礎代謝量という。これに対し、安静時代謝量とは、外来にて12時間絶食後に30分間安静にした後、測定する代謝量。一般には、基礎代謝量より100~150kcal程度高値に出るとされる。
文 献
1) Yoshida T, Sakane N, Umekawa T, et al (1995) Mutation ofβ3-adrenergic- receptor gene and response to treatment of obesity. Lancet 346:1433-1434.
2) Sakane N, Yoshida T, Kondo M (1999)β2- adrenoceptor gene polymorphism and obesity. Lancet 353:1976.
3) Kogure A, Yoshida T, Sakane N, et al (1998) Synergic effect of polymorphisms in uncoupling protein 1 and β3-adrenergic receptor genes on weight loss in obese Japanese. Diabetologia 41:1399.
4)吉田俊秀(2004)肥満治療の最前線:遺伝子診断に基づくテーラーメイド型食事指導.日本医事新報 4190:1-5.
5)吉田俊秀(2005)青年医師にも知ってほしい日本人肥満の特徴、病態、治療法. Modern Physician 25:101-106.
【図表の説明】
表1:安静時代謝量に影響する肥満関連遺伝子
図1:肥大化した脂肪細胞は各種生活習慣病を引き起こす悪いホルモンを過剰に分泌する
図2:肥満女性患者における遺伝子診断と補正安静時代謝量
図3:肥満女性患者におけるテーラーメイド型食事指導と体重減少効果
第8回地域糖尿病学習会の報告
平成18年2月4日(土)午後2時より山科医師会診療センターにおいて開催された。
京都糖尿病医会会長土井邦紘先生の挨拶につづいて「インスリン自己注射の外来導入」をテーマに3題の講演があり、最初に洛和会音羽病院代謝内分泌科部長の土居健太郎先生が「インスリンの種類とその特徴」について講演された。
インスリン製剤の歴史、健常者と糖尿病患者のインスリン分泌パターンの違い、インスリン療法の目的、現在発売されているすべてのインスリンについてその特徴を説明され、又、将来期待される肺吸入インスリンシステムについても紹介された。
次に竹内医院竹内寿子先生が「自己注射手技と自己血糖測定法の指導」について講演された。最初にSMBGの意義、実技、手技の注意点、機器測定上の特性、測定値を安定させるための注意点や利点、さらにインスリン注射指導の手順、注射部位による吸収の時間の違い、携帯、保管の注意点や手入れ等について解説された。
最後に和田内科医院院長和田成雄先生が「インスリン導入の実際」のテーマで講演された。アンケート調査よりインスリン導入にあたって障害となるものは何か、患者側と医師側の問題点を指摘され、どのような病状の時インスリン導入をするのか、患者への説明はどのようにするか、導入後の低血糖や体重増加の問題、シックデイのための患者教育について講演された。その後、数例の症例を提示され、少量からのインスリン導入であれば突然低血糖昏睡を起すことはないので、それ程低血糖を恐れることはない。然し、インスリンだけでコントロールを良くすることは出来ないので、食事療法の重要性を強調された。
その後、ディスカッションをする予定だったが、経口剤と併用の場合どの薬剤から減らすのか、インスリンの空打ちは必要か、グルカゴン注射について、自己血糖測定機器の選択等の質問が多数あり、質問だけで予定時間となり終了した。参加者約20名。
京都府糖尿病対策推進事業委員会
増え続ける糖尿病に対して平成17年度より厚生労働省は数億円の研究費を配して糖尿病予防対策研究(Japan Diabetes Outcome Intervention Trial : J-DOIT )を創設し3つのアウトカム[耐糖能異常から糖尿病型への移行率が半減する介入方法の研究(J-DOIT1)、糖尿病患者の治療中断率が半減する介入方法の研究(J-DOIT 2)、糖尿病合併症の進展を30%抑制する介入方法の研究(J-DOIT3)]を設定し、すでに研究が開始されています。
また日本医師会、日本糖尿病学会、日本糖尿病協会が共同で「糖尿病対策推進会議」を設立し、糖尿病の発症予防・早期発見・合併症予防を促進するために種々の事業が計画されていますが、各都道府県においてもそれぞれ独自の糖尿病対策推進事業が計画されています。われわれ京都府医師会においても平成17年12月に「京都府糖尿病対策推進事業委員会」が設立されました。
委員長の京都大学稲垣暢也教授以下メンバーは表1の通りです。
事業内容:
・ 糖尿病予防対策としては、まず医師、コメディカル、さらには一般市民にも糖尿病に関心をもっていただき、正しい知識を身に付けていただくことが必要と考えられ、今後、医師、コメディカル、一般市民とに分けて啓発活動(講習会)を順次行なって行く。
・糖尿病非専門医が糖尿病患者の教育、合併症検索、治療方針などに関し積極的かつ簡便に専門医の意見を聞いていただけるよう「糖尿病情報提供書(専門医宛および逆紹介用)」を作成し配布する。また、それぞれの地域の糖尿病専門医の連絡先(どこに糖尿病専門医がいるのか、どこに紹介すれば良いのか)を告示する。
「糖尿病対策推進講習会」は京都府を①北部(与謝、北丹)②中丹(綾部・福知山・舞鶴)・船井
③京都市内・乙訓・南丹(亀岡・北桑田)④南部(宇治久世・綴喜・相楽)の4地域に分けそれぞれの地域で (1)総論・診断、(2)治療、(3)合併症に関する講習会を3回シリーズで開催いたします(京都市内・乙訓・南丹は2回づつ開催)。当面の予定は表2の通りです。講演内容はどの会場も同じになるように統一したスライドを用います。講習会はまず医師を対象として行い、次いでコメディカルさらには一般市民を対象として開催する予定です。
出来るだけ多くの方々にご参加いただき、糖尿病に少しでも関心をもっていただき糖尿病の発症予防、早期発見、合併症予防が達成できることを念願しています。
| 表1 京都府糖尿病対策推進事業委員会委員 |
| 選 出 母 体 |
氏 名 |
所 属 |
委員長
|
稲垣 暢也
|
京都大学 糖尿病・栄養内科 |
| 糖尿病学会 |
土井 邦紘 |
土井内科 |
| 糖尿病学会 |
山田 祐一郎 |
京都大学 糖尿病・栄養内科 |
| 糖尿病協会 |
中村 直登 |
京都府立医科大学 内分泌制御学 |
| 地区担当 北部 |
高尾 嘉興 |
高尾医院 |
| 地区担当 中部 |
垣田 秀治 |
国保瑞穂病院 内科 |
| 地区担当 京都 |
和田 成雄 |
和田内科医院 |
| 地区担当 京都 |
鍵本 伸二 |
賀茂病院 |
| 地区担当 南部 |
小出 操子 |
小出医院 |
| 京都府医師会 |
上原 春男 |
上原医院 |
| 京都府医師会 |
福州 修 |
衣笠医院 |
| 京都府医師会 |
畑 雅之 |
畑内科医院 |
| 事務局 |
|
京都府医師会地域医療課 |
| 表2 糖尿病対策推進講習会開催日程表 |
| 地 域 |
(1) 総論・診断 |
講 師 |
| 日 時 |
場 所 |
| ①京都市内・乙訓・南丹(亀岡・北桑田) |
7月8日 |
府医会館ホール |
稲垣 暢也 |
| ②京都市内・乙訓・南丹(亀岡・北桑田) |
7月20日 |
府医会館208・209 |
土井 邦紘 |
| ③南部(宇治久世・綴喜・相楽) |
10月 |
|
中村 直登 |
| ④中丹(綾部・福知山・舞鶴)・船井 |
9月 |
|
山田 祐一郎 |
| ⑤北部(与謝、北丹) |
11月 |
|
畑 雅之 |
役員会および理事会
第42回 京都糖尿病医会役員会
平成18年1月26日
報告事項
①第9回京都糖尿病医会学術講演会:平成18年6月24日(土):曽根博仁先生(筑波大学)「2型糖尿病腎症発症に対するリスクファクター」/ミニレクチュアー、症例検討、保険診療
②第9回地域糖尿病学習会:平成18年 7月29日(土)場所:京都医療センター「インスリン治療の外来導入」
③各種委員会報告:2月25日市民フォーラム「医者の言い分、患者の言い分」/介護保険:新主治医意見書
④審査会情報:インスリン測定回数。経皮的酸素濃度測定回数。
⑤糖尿病対策推進事業委員会:まず医師を対象に、次いでコメディカル、一般市民に対する教育講演(啓発)
⑥糖尿病エキスパートミーティング:3月30日(木)東海大学 宮田敏男教授「増加する糖尿病腎症にいかに対峙するか」。
⑦その他:buformin 心不全の予後改善、造影剤使用時の注意。
協議事項
①第10回京都糖尿病医会学術集会:平成18年11月、医師会館がとれなければ他の施設で。「眼科に関する講演。」
②平成18年度診療報酬改訂:パブリックコメント/領収書発行。HbA1c復活。ジェネリック推進。。
第43回 京都糖尿病医会役員会
平成18年2月23日
報告事項
①審査会情報:インスリン測定回数。腫瘍マーカー測定。ビタミン剤投与。急性上気道炎における抗生物質の内服と注射の併用。
②治験情報:ブドウ糖尿細管再吸収抑制剤phase Ⅱであり京都糖尿病医会としては受けない。
③糖尿病対策推進事業委員会:教育講演用スライド作成。情報提供書作成
④糖尿病エキスパートミーティング:東海大学 宮田敏男教授。症例提示:ⅢB期~Ⅳ期の蛋白制限の必要性 高倉康人先生
協議事項
①第10回糖尿病地域学習会:平成19年 冬(宇治地区)第二岡本病院 紀田康雄先生―宇治・久世医師会との共催。宇治安心会館(宇治市役所の前)
②平成18年度診療報酬改訂:病院外来検査でのHbA1cが復活。生活習慣病療養指導料大幅減点。
③京都府医師会税務対策報告:交際費を重点に。
④DM診療21:日本医科大学 久代助教授「糖尿病と高血圧の管理」
⑤尿酸に関する研究会(日本ケミファ):8月19日(土)ぱるるプラザ。大阪府立病院 中島先生。症例検討 桝田 出先生。
⑥その他:k-net 次回は髙木 力先生。
第44回 京都糖尿病医会役員会
平成18年3月23日
報告事項
①第9回京都糖尿病医会学術講演会:平成18年6月24日(土):総会の件:会計報告、予算案、事業報告、事業計画/総合司会:和田成雄先生
②審査会情報:血中プロラクチン測定は卵巣機能不全で可。
③治験情報:GLP-1分解阻害剤/京都糖尿病医会としては承認。各自手上げ方式で。
④糖尿病対策推進事業委員会:北丹、中南丹、京都市内A・B、南部に分け、まず医師を対象に教育講演を行なう。
協議事項
①第10回京都糖尿病医会学術集会:平成18年11月25日(土) ぱるるプラザ京都「糖尿病性網膜症」:特別講演2題、医療訴訟。
②尿酸に関する研究会(日本ケミファ):平成18年8月19日(土)ぱるるプラザ京都。大阪府立病院 中嶋先生、症例検討 桝田 出先生?
③京都糖尿病医会英字表記:一般公募
第45回 京都糖尿病医会役員会
平成18年4月27日
報告事項
①第9回京都糖尿病医会学術講演会:平成18年6月24日(土):総会の件:平成17年度会計報告・事業報告、平成18年度予算・事業計画/理事会:2時30分、総 会:3時00分
②各種委員会報告:生涯教育:京都医学会(9月24日)「画像診断」府医主催生涯教育セミナー「めまい」
③審査会情報:院外処方1500点以上を一次審査。
④治験情報:GLP-1分解阻害剤の治験希望者は各自で交渉を。
⑤糖尿病対策推進事業委員会:7月8日(土)および7月20日(木)に京都市内の会員を対象にパイロット的に開催。
⑥糖尿病エキスパートミーティング:10月28日 山田 祐一郎先生。
協議事項
①第10回京都糖尿病医会学術集会:平成18年11月25日(土) ぱるるプラザ京都「網膜症」 内科:市立病院 梅川先生、眼科:喜多美穂里先生/医療訴訟:森本昌親先生
②第11回糖尿病地域学習会:平成19年 夏 桂病院:山本泰三先生 西京、乙訓、亀岡地区を対象に。
③抗加齢医学フォーラム(6月15日):後援
④京都内科医会「内科医のための腎疾患を考える会」共催の件:共催するためには、プログラム策定に関与が必要。講演に「HDとPDのメリット、デメリット」岩元則幸先生を追加できれば共催可能。出来なければ後援に。
⑤京都糖尿病医会英字表記:Kyoto Diabetes Association、Kyoto Diabetes Society、Clinitians Diabetes Association、Kyoto Clinical Diabetes Association、、Kyoto Association of Diabetologist Kyoto Diabetes Club、Kyoto Physicians Diabetes Club、Diabetes Association of Kyoto
保険診療Q&A
今回は平成18年4月診療報酬改定の中で糖尿病診療に関係した主な変更点を列記いたします。
グルカゴン負荷試験が保険収載されました。耐糖能精密検査と同じ900点です。試薬(グルカゴン)は別途請求できます。
血糖自己測定の測定回数の判定方法が変更されました。
1日1回:1ヶ月に20回以上測定。1日2回:1ヶ月に40回以上測定。
1日3回:1ヶ月に60回以上測定。1日4回:1ヶ月に80回以上測定。
抗IA2-抗体精密測定が準用点数から点数化されました。:すでに糖尿病の診断が確定し、かつ、抗GAD抗体が陰性である30歳未満の患者に対し、インスリン依存型糖尿病(IDDM)の診断に用いた場合に算定する。
長期投与加算(65点):特定疾患に対して投薬した場合に限る
一般病床200床以上の外来診療料の包括範囲から次の検査が除外されました。HbA1c、成長ホルモン定量精密測定、尿蛋白免疫電気泳動、アデノウイルス、ロタウイルス、クロストリジウム・ディフィシル、Donath Landsteiner試験。

 DESにも問題はある。免疫抑制剤により血管内皮細胞が抑制され、ステント内の内皮化が遅れ、ここに血栓が付着する遅発性血管閉塞(Late Stent Thrombosis)である。このため抗血小板薬(アスピリン、チクロピジン)を従来に比較して長期間の3ヶ月以上の継続が望ましいと考えられ、薬剤の副作用に問題点が残る。海外ではクロピドグレル等、新薬が使用されている。PCIの進歩とともにPCIとバイパス手術(CABG)の治療成績を比較し、両者に有意差が無いとの報告も見られるようになっている。しかしCABGでは、狭窄部より中枢側に狭窄の進行があってもイベントとはならず、心機能の維持に対する有効性もPCIに対し優位と思われる。糖尿病患者では多枝病変が多く、長期予後においてCABGが有用なケースが多いが多枝に対する治療では左右の内胸動脈から血流を供給する必要があることも多く、前縦隔への血流低下から、前縦隔炎の発症、難治化の問題がある。このような場合特に血糖値のコントロールが重要となる。また、PCI、CABGの両者において、せっかく治療した後の新たな狭窄の予防のために、血糖値、脂質の管理は重要である。加えて、冠動脈の状態、血管壁の評価として、マルチスライスCTが、非侵襲的でむしろCAGに勝る点も有することも御教示いただいた。
DESにも問題はある。免疫抑制剤により血管内皮細胞が抑制され、ステント内の内皮化が遅れ、ここに血栓が付着する遅発性血管閉塞(Late Stent Thrombosis)である。このため抗血小板薬(アスピリン、チクロピジン)を従来に比較して長期間の3ヶ月以上の継続が望ましいと考えられ、薬剤の副作用に問題点が残る。海外ではクロピドグレル等、新薬が使用されている。PCIの進歩とともにPCIとバイパス手術(CABG)の治療成績を比較し、両者に有意差が無いとの報告も見られるようになっている。しかしCABGでは、狭窄部より中枢側に狭窄の進行があってもイベントとはならず、心機能の維持に対する有効性もPCIに対し優位と思われる。糖尿病患者では多枝病変が多く、長期予後においてCABGが有用なケースが多いが多枝に対する治療では左右の内胸動脈から血流を供給する必要があることも多く、前縦隔への血流低下から、前縦隔炎の発症、難治化の問題がある。このような場合特に血糖値のコントロールが重要となる。また、PCI、CABGの両者において、せっかく治療した後の新たな狭窄の予防のために、血糖値、脂質の管理は重要である。加えて、冠動脈の状態、血管壁の評価として、マルチスライスCTが、非侵襲的でむしろCAGに勝る点も有することも御教示いただいた。 講演2では、京都南病院内科の岡本三希子先生の司会で国立循環器センターの宮崎俊一先生に耐糖能異常を有する患者の冠動脈の特徴として、びまん性の冠動脈狭小化を中心に御講演いただいた。
講演2では、京都南病院内科の岡本三希子先生の司会で国立循環器センターの宮崎俊一先生に耐糖能異常を有する患者の冠動脈の特徴として、びまん性の冠動脈狭小化を中心に御講演いただいた。 これに際し、アスピリン、チクロピジンの使用を継続すべきかについて御検討いただいた。中川先生からは、消化性潰瘍の既往が分っていればPCI前に上部消化管内視鏡検査を行い活動性病変があればPPIを先行投与する。PCI後に潰瘍を発症した場合はクリッピング等の止血処置を行っても薬剤は継続したいが、不可能な場合アスピリンを継続し、チクロピジンを中止すると御回答いただき、宮崎先生からはアスピリンは恒久的に用いたい。チクロピジンも恒久的に使用することが望ましいが、消化管出血の危険が高ければ難しい。DES使用のケースでも1ヶ月以上経過していれば出血があった場合はチクロピジンを中止することは選択肢の一つだが、可能なら内視鏡的に止血してでも継続したい。シロスタゾールへの変更も検討したいが、再狭窄抑制効果についてはチクロピジンが勝っているようである。PCI後3ヶ月経過していればチクロピジンは中止するであろうと御回答いただいた。
これに際し、アスピリン、チクロピジンの使用を継続すべきかについて御検討いただいた。中川先生からは、消化性潰瘍の既往が分っていればPCI前に上部消化管内視鏡検査を行い活動性病変があればPPIを先行投与する。PCI後に潰瘍を発症した場合はクリッピング等の止血処置を行っても薬剤は継続したいが、不可能な場合アスピリンを継続し、チクロピジンを中止すると御回答いただき、宮崎先生からはアスピリンは恒久的に用いたい。チクロピジンも恒久的に使用することが望ましいが、消化管出血の危険が高ければ難しい。DES使用のケースでも1ヶ月以上経過していれば出血があった場合はチクロピジンを中止することは選択肢の一つだが、可能なら内視鏡的に止血してでも継続したい。シロスタゾールへの変更も検討したいが、再狭窄抑制効果についてはチクロピジンが勝っているようである。PCI後3ヶ月経過していればチクロピジンは中止するであろうと御回答いただいた。 以前は、脂肪細胞は単なる中性脂肪の貯蔵庫に過ぎないと考えられていた。しかし、最近では、脂肪細胞からインスリン抵抗性の糖尿病の元凶となる腫瘍壊死因子(TNF-α)やレジスチン、高血圧の原因となるレプチンやアンジオテンシノーゲン、心筋梗塞や脳梗塞の原因となる血栓に関係するプラスミノーゲンアクチベーターインヒビター1(PAI-1)など各種疾患を引き起こす生体にとり悪い働きをするホルモンが肥満すればするほど大量に分泌されていることと、正常な脂肪細胞からは抗動脈硬化作用をもつアディポネクチンが大量に分泌されているが、脂肪細胞が肥大すればこの肥大化した脂肪細胞にて作られるTNF-αがこの良い働きをするホルモンの合成を止めてしまうため減少してしまうことが明らかになっている(図1)。逆に、今ある体重より、5%減量できれば、これら悪い働きをするホルモンの過剰分泌は正常化され、また、減少していた良い働きをするホルモン分泌は回復するため、これら悪い働きをするホルモンの過剰分泌に起因して発症していた糖尿病などの合併症なら治ってしまう。すなわち、インスリン過剰分泌を伴う肥満2型糖尿病なら5%の減量にて糖尿病は治癒または改善してしまうのである。
以前は、脂肪細胞は単なる中性脂肪の貯蔵庫に過ぎないと考えられていた。しかし、最近では、脂肪細胞からインスリン抵抗性の糖尿病の元凶となる腫瘍壊死因子(TNF-α)やレジスチン、高血圧の原因となるレプチンやアンジオテンシノーゲン、心筋梗塞や脳梗塞の原因となる血栓に関係するプラスミノーゲンアクチベーターインヒビター1(PAI-1)など各種疾患を引き起こす生体にとり悪い働きをするホルモンが肥満すればするほど大量に分泌されていることと、正常な脂肪細胞からは抗動脈硬化作用をもつアディポネクチンが大量に分泌されているが、脂肪細胞が肥大すればこの肥大化した脂肪細胞にて作られるTNF-αがこの良い働きをするホルモンの合成を止めてしまうため減少してしまうことが明らかになっている(図1)。逆に、今ある体重より、5%減量できれば、これら悪い働きをするホルモンの過剰分泌は正常化され、また、減少していた良い働きをするホルモン分泌は回復するため、これら悪い働きをするホルモンの過剰分泌に起因して発症していた糖尿病などの合併症なら治ってしまう。すなわち、インスリン過剰分泌を伴う肥満2型糖尿病なら5%の減量にて糖尿病は治癒または改善してしまうのである。